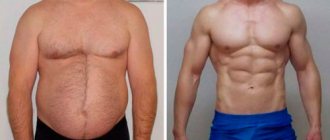
Почему растет живот у девочек?
Женское строение тела во многом отличается от мужского. В юношеском возрасте эти различия становятся особенно четко видны. У девочек живот может немного выпирать. Это считается нормой, особенно, если есть лишний вес.
Если же живот со временем растет по неизвестной причине, то это повод обратиться к врачу, провести диагностику, а возможно и курс лечения. Почему же растет живот у девочек? На это сможет ответить только специалист после проведения анализа и тщательного осмотра. Предварительные выводы в этом случае делать невозможно, потому что существует немало причин такому явлению.
Родителям ребенка необходимо внимательно понаблюдать за своим чадом. Если лишний вес после соблюдения диеты уходит, а живот все равно остается большим, то нужно незамедлительно обратиться к врачу, чтобы избежать негативных последствий.
увеличение внутренних органов
Причиной увеличения живота у девочек может быть врожденная патология — увеличенные внутренние органы. Обычно изменения происходят не со всеми органами, а с несколькими. Причиной тому могут быть перенесенные инфекционные заболевания, травмы, длительные воспалительные процессы.
Такое явление очень опасно для жизни ребенка, потому что при отказе от лечения орган может не выдержать и разорваться. Также может происходить давление на соседние органы, тем самым они будут деформироваться и терять свои функции.
Есть случаи, когда небольшое увеличение некоторых внутренностей можно считать нормой. Например, печень может выходить за свои нормальные размеры на 3 см. Это характерно для детей 7 лет. В более позднем возрасте такой факт будет считаться отклонением.
кифоз
Ближе к 7 годам у ребенка может возникнуть проблемы с осанкой. Это связано с быстрым ростом мышц и нагрузкой на позвоночник. В свою очередь такие изменения могут повлечь за собой кифоз — явление, когда позвоночник прогибается вперед.
Такое возможно, если у ребенка слабый костный каркас. Неправильная поза при сидении за столом, неудобная мебель и отсутствие физической нагрузки будут только ухудшать ситуацию.
В результате кифоза на животе появляются складки, а сам он значительно выпячивается вперед. Такое заболевание носит и наследственный характер. Если в семье уже были случае болезни, то с самого детства девочку нужно приучать держать спину ровно, заниматься спортом и отслеживать изменения в осанке.
брюшная водянка
Скопление жидкости в брюшной полости у девочек, как и у мальчиков, может вызвать значительное увеличение живота. Это явление называется асцитом. Брюшную водянку нельзя назвать полноценным заболеванием. Это симптом или результат других серьезных болезней, в том числе и онкологии.
Также асцит возникает в следствии:
- развития почечной недостаточности;
- дистрофии.
Брюшная водянка может быть врожденной патологией. Чтобы проверить является ли увеличение живота именно этим явлением, нужно уложить девочку на спину и осмотреть пупок. Если он выпуклый, то следует отправиться на ультразвуковую диагностику.
Также при таком симптоме кожа возле пупка истончается и становятся видны вены.
Асцит может также возникнут из-за кишечной непроходимости, вызванной новообразованием (злокачественным или доброкачественным).
новообразования
Одна из самых серьезных причин увеличения живота у ребенка — новообразования в брюшной полости. Они могут быть доброкачественными или иметь злокачественный характер. Отличительная черта такого заболевания — живот растет неравномерно, какая — то его часть выступает сильнее.
В этом случае важно, как можно быстрее обратиться к специалистам, пройти диагностику и исключить появление новообразований в любом виде.
Пубертатный период является критической, но важной фазой развития человека. Качество репродуктивной функции, прогноз фертильности, социальная адаптация, соматическое здоровье у взрослого поколения во многом зависят от полноценности и благополучия течения периода пубертата.
Гиперандрогенией обозначается состояние, которое развивается вследствие избытка мужских половых гормонов. В женском организме гиперандрогения проявляется ростом волос на лице и теле по мужскому типу, угревой сыпью, себореей, выпадением волос, огрубением голоса, гипертрофией клитора, маскулинизацией фенотипа [5]. Источником мужских половых гормонов (андрогенов) в организме женщины являются надпочечники и яичники. Кроме того, андрогены образуются в результате периферического метаболизма в печени, мышцах, коже и жировой ткани.
Основным андрогеном надпочечников является дегидроэпиандростерон (ДГЭА) и его сульфат (ДГЭА-С); в яичниках вырабатываются тестостерон и андростендион. В физиологических условиях андрогены выполняют роль анаболических факторов.
Синдром гиперандрогении представляет собой достаточно обширную группу эндокринных заболеваний, которые возникают в силу весьма разнообразных патогенетических механизмов, но объединяются по принципу сходной клинической симптоматики вследствие избыточного количества и/или качества (активности) мужских половых гормонов в женском организме. Наиболее широко распространены следующие гиперандрогенные состояния:
- Синдром поликистозных яичников (СПКЯ): а) первичный (синдром Штейна-Левенталя); б) вторичный (в рамках нейроэндокринной формы так называемого гипоталамического синдрома, при синдроме гиперпролактинемии, на фоне первичного гипотиреоза).
- Идиопатический гирсутизм.
- Врожденная дисфункция коры надпочечников.
- Стромальный текоматоз яичников.
- Вирилизирующие опухоли.
- Другие более редкие варианты.
В большинстве случаев причины формирования этих заболеваний достаточно подробно изучены и имеются специфические эффективные методы их коррекции. И тем не менее интерес ученых и клиницистов самых различных специальностей к проблеме гиперандрогении не иссякает. Причем объектом непрестанного и наиболее пристального внимания, особенно на протяжении последнего десятилетия, служит СПКЯ, называемый иначе синдромом гиперандрогенной дисфункции поликистозных яичников [10].
Клиника гиперандрогении состоит из немногочисленных симптомов (всего около десяти признаков), но, в зависимости от тяжести процесса, общий облик больных может существенно различаться. Рассматриваются 4 основных клинических проявления гиперандрогении: акне, жирная себорея, гирсутизм, андрогенное поредение волос. Подобные дермопатии являются первыми и порой единственными ранними диагностическими признаками синдрома гиперандрогении, которые в дальнейшем могут привести к серьезным нарушениям фертильности у женщин репродуктивного возраста [4,10].
Гирсутизм — это не только признак гиперандрогении, наиболее яркий и «броский», когда речь идет о врачебной диагностике, но и фактор, более всего травмирующий психику пациентки. Шкала Ферримана-Голлвея позволяет в течение минуты оценить в баллах степень тяжести гирсутизма. По шкале легко подсчитывается показатель так называемого гормонального числа (четырехбалльная оценка в девяти андроген-зависимых зонах). Оно отражает андрогенную насыщенность пациентки, как правило, намного точнее, чем показатель концентрации тестостерона в сыворотке крови. Хорошо известно, что последний, даже при выраженной патологии, может оставаться в пределах референтной нормы (за счет снижения уровня биологически неактивной фракции гормона, связанной с транспортным белком ТЭСГ), тогда как результат визуальной скрининг-диагностики по гормональному числу Ферримана-Голлвея заслуживает большего доверия, поскольку уже неоднократно была показана прямая корреляция величины данного маркера с концентрацией свободных андрогенов. Именно свободная фракция тестостерона и определяет тяжесть процесса, поэтому на практике гормональный балл оценки гирсутизма вполне может рассматриваться в качестве надежного «зеркала» гиперандрогении [10].
Андрогенная алопеция — надежный диагностический маркер вирильных вариантов гиперандрогении. Как и другие типы эндокринного облысения, она носит диффузный, а не очаговый (гнездный) характер. Но в отличие от облысения при других заболеваниях желез внутренней секреции (первичном гипотиреозе, полигландулярной недостаточности, пангипопитуитаризме и др.), андрогенной алопеции присуща определенная динамика. Как правило, она манифестируется выпадением волос в височных областях (битемпоральная алопеция с формированием симптомов «височных залысин»), а затем распространяется на теменную область (париетальная алопеция, «плешивость») [10].
Частота гиперандрогенных состояний в структуре гинекологических заболеваний колеблется от 1,4 до 3% [9].
Некоторые исследователи отмечают, что гипертрихоз может быть обусловлен побочным действием отдельных препаратов, таких как фенитоин, пеницилламин, диазоксид, миноксидил, циклоспорин, глюкокортикоиды и пр. Наряду с этим, избыточный рост волос по мужскому типу, т. е. гирсутизм, часто обнаруживается при осмотре девушек с нарушениями менструального цикла по типу олигоменореи, аменореи и маточных кровотечений, у больных с гипоталамическим синдромом периода полового созревания, с нарушением функции щитовидной железы, ожирением, сахарным диабетом, дисменореей, нервной анорексией. Симптомы гиперандрогении иногда наблюдаются и у больных с патологией печени и желчевыводящих путей, с дефицитом витаминов, минералов и микроэлементов, порфирией и дерматомиозитом, с хроническими заболеваниями почек и дыхательной системы, в том числе на фоне туберкулезной интоксикации [9].
Гиперандрогения подростков требует от врача особого умения разобраться в истинных причинах и назначить наиболее рациональный способ их устранения. Трудности диагностики связаны с тем, что функция яичников, надпочечников, гипоталамуса и гипофиза тесно переплетены друг с другом, и поражение любого из этих отделов нейроэндокринной регуляции женского организма не может не оказывать влияния на состояние других ее звеньев и в итоге — на функционирование репродуктивной системы в целом.
Синдром гиперандрогении может возникнуть на фоне функционального или органического расстройства гипоталамо-гипофизарной системы, доброкачественных и злокачественных опухолей яичников, гиперплазии или опухолей надпочечников, дисфункции печени. В связи с этим различают гипоталамо-гипофизарный (идиопатический), яичниковый и надпочечниковый типы гиперандрогении.
Важно помнить, что повышение уровня активных андрогенов может возникнуть как результат генетических мутаций, но проявиться к периоду полового созревания. Кроме того, повышение уровня этих гормонов может оказаться следствием неполноценности развития центральных и периферических звеньев репродуктивной системы. Наряду с этим гиперандрогения может явиться отражением прогрессирующего роста гормонпродуцирующих клеток яичников, надпочечников, гипофиза и гипоталамических структур, а может быть проявлением повышенной чувствительности волосяных фолликулов к андрогенам и их активным метаболитам. Нельзя забывать, что нередко единственной причиной гиперандрогенных проявлений может оказаться нарушение механизмов, обеспечивающих связывание эстрадиола и тестостерона с белковыми соединениями, транспортирующими и нейтрализующими половые стероиды (глобулины и альбумины, связывающие половые гормоны).
В ряде случаев повышенный рост волос может появиться в 6-8 лет, т. е. в период адренархе, когда происходит физиологическое увеличение содержания 17-гидроксипрогестерона, ДЭА и его сульфата, а затем и андростендиона при достаточно стабильном уровне тестостерона. Повышение андрогенпродуцирующей активности у девочек 6-8 лет совпадает с увеличением общего объема яичников за счет возрастания массы стромальных и тека-клеточных их компонентов. Следует отметить, что адренархе опережает повышение гонадотропинов примерно на 2 года и не связано ни с повышением чувствительности гонадотрофов к гонадотропин-рилизинг гормону (ГнРГ), ни с увеличением амплитуды и частоты ночных выбросов ЛГ. Важно отметить, что адренархе в норме не проявляется половым оволосением, а создает предпосылки к появлению роста волос вначале на лобке, а затем в подмышечных областях [10].
Следует считать, что девочки с преждевременным адренархе (ПА) нередко являются группой риска развития синдрома овариальной гиперандрогении на фоне поликистозной трансформации яичников.
Преждевременное адренархе может служить первым маркером ряда метаболических нарушений, приводящих у половозрелых женщин к развитию метаболического синдрома. Основными составляющими этого синдрома у девочек пубертатного периода и у взрослых женщин являются гиперинсулинизм и инсулинорезистентность, дислипидемия, гиперандрогения, гипертензия. В детстве при ПА нередко выявляются нарастающие признаки инсулинорезистентности и гиперинсулинизма. Выраженность этих признаков, как правило, не зависит от массы тела. Особый вид инсулинорезистентности имеет место при метаболическом синдроме, включающем ожирение, избыток андрогенов, аменорею, поликистоз яичников и папиллярно-пигментную дистрофию кожи в области шеи, подмышек и кожных складок (acanthosis nigricans) [1,2].
Выраженную вирилизацию могут вызвать андрогенпродуцирующие опухоли надпочечников (синдром Кушинга, обусловленный аденомой или раком надпочечника) или яичников (андробластома, липидоклеточная опухоль, гонадобластома).
Появление или усугубление гирсутизма, особенно у больных с олигоменореей и аменореей, может быть обусловлено гиперпролактинемией. Повышенная секреция пролактина напрямую стимулирует стероидогенез в надпочечниках, поэтому у больных с аденомой гипофиза, как правило, существенно увеличено содержание ДЭА и ДЭА-сульфата при умеренной тестостеронемии.
В основе гиперандрогении у больных с нарушением функции щитовидной железы лежит существенное уменьшение продукции глобулинов, связывающих половые стероиды (ГСПС). Вследствие снижения уровня ГСПС возрастает скорость превращения андростендиона в тестостерон.
Эффективность проводимого лечения гиперандрогении во многом обусловлена правильным диагностическим скринингом и выбором метода лечения. Базовый диагностический поиск должен включать: общий анализ крови, биохимический анализ крови (АЛТ, АСТ, холестерин, билирубин, триглицериды, глюкоза), исследование гормонального профиля (ЛГ, ФСГ, пролактин, ТТГ, 17ОН-прогестерон, тестостерон общ. и своб., ДГЭА-С, кортизол), УЗИ органов малого таза. Дальнейшее обследование зависит от полученных результатов. При выявлении патологии больных ведут совместно гинеколог, эндокринолог, дерматолог.
Лечение гиперандрогенных состояний является трудной задачей. Применение только косметических мероприятий, особенно при тяжелых формах заболевания, приводит к кратковременному клиническому эффекту и исключительно редко к излечению. Сложные патогенетические варианты и этиологические факторы требуют индивидуального подхода к выбору метода лечения.
У больных с преимущественно центральными механизмами формирования гиперандрогении наиболее эффективно применение препаратов, оказывающих регулирующее и корригирующее действие на функцию гипоталамо-гипофизарной системы. Лечение следует начинать с ликвидации метаболических нарушений. Важно выполнение профилактических мероприятий, направленных на формирование стереотипа здорового питания и предупреждение набора избыточной массы тела. Сокращение в рационе продуктов с высоким содержанием рафинированных углеводов и насыщенных жиров приводит к нормализации углеводного и липидного обменов, а также к снижению уровня андрогенов. Общее количество жиров в сутки не должно превышать 30%. Положительный эффект оказывает включение в рацион свежих фруктов (абрикосы, киви), сухофруктов (урюк, куряга), свежих овощей (репа, брюква). Борьба с гиподинамией и поддержание нормальных росто-весовых соотношений с помощью регулярных физических упражнений — второй важный фактор профилактики инсулинорезистентности и немедикаментозной борьбы с проявлениями гиперандрогении. Благоприятное действие физических нагрузок проявляется спустя месяц от их начала. Важным моментом является соблюдение продолжительности сна в ночное время суток не менее 8 ч и исключение умственных и физических нагрузок в вечерние часы.
У больных с предрасположенностью к инсулинорезистентности, так же как при выявлении патологического уровня инсулина и гипергликемии, положительный клинический эффект оказывают препараты, способные повышать чувствительность тканей к инсулину. Использование с этой целью бигуанидов (метформин, буформин и др.) значительно улучшает чувствительность тканей к данному гормону.
Устранение автономной продукции гормонов опухолями ЦНС, яичников или надпочечников возможно хирургическим путем. Желательно направлять девочек на плановую операцию на яичниках и надпочечниках в стационары, имеющих опыт эндоскопического оперативного вмешательства.
Клиновидную резекцию поликистозных яичников у девочек-подростков производить нецелесообразно, так как уменьшение объема клеток, продуцирующих андрогены, лишь временно устраняет гиперандрогению. Клиновидная резекция, демедуляция или каутеризация яичников у девушек возможны при неэффективности лечения в конце пубертатного периода, т. е. в возрасте 18 лет и старше, при желании иметь беременность [9].
При выявлении первичного гипотиреоза, как причины гиперандрогении, оправданным является назначение заместительной терапии тиреоидными гормонами.
Антагонист альдостерона — спиронолактон (Верошпирон) — обладает антиандрогенным эффектом, блокируя периферические рецепторы и синтез андрогенов в надпочечниках и яичниках, снижая активность цитохрома Р450с17. Кроме того, спиронолактон подавляет активность фермента 5alpha;-редуктазы, способствует снижению массы тела. Длительность лечения от 6 до 24 месяцев и более. При длительном приеме по 100 мг в день отмечается уменьшение гирсутизма.
В последние годы в клинической практике используется новый аналог спиронолактона — дроспиренон. Дроспиренон является производным 17alpha;-спиролактона, фармакологические свойства которого представляют уникальную комбинацию прогестагенного, антиминералокортикоидного и антиандрогенного эффектов без эстрогенной, андрогенной и глюкокортикоидной активности [15,16]. Дроспиренон в составе комбинированного контрацептива Ярина обеспечивает антиандрогенный эффект при сохранении всей гаммы эффектов современных контрацептивов. Препарат Ярина, содержащий 30 мкг этинилэстрадиола и 3 мг дроспиренона, относится к комбинированным монофазным низкодозированным гормональным контрацептивам. Антиандрогенная активность Ярины реализуется так же, как и у других КОК, т. е. связана с антигонадотропным эффектом эстроген-гестагенной комбинации [3,11,12,13].
Для устранения гиперандрогении широко используется препарат Диане-35. В каждой таблетке монофазного препарата с контрацептивным эффектом содержится 35 мкг этинилэстрадиола и 2 мг ципротерона ацетат. Этинилэстрадиол в комбинации с прогестагеном повышает синтез ГСПС в клетках печени, снижает секрецию тестостерона и андростендиона яичниками и секрецию ДЭА и андростендиона надпочечниками. Ципротерон ацетат обладает выраженными антиандрогенными свойствами. Для усиления центрального и периферического действия у больных с гирсутизмом при яичниковых формах гиперандрогении предлагается комбинировать Диане-35 с препаратом Андрокур-10, содержащим в каждой таблетке 10 мг ципротерона ацетата и назначаемым с 1 по 15 дни цикла приема Диане-35 [7,8].
Среди производных 19-нортестостерона на сегодняшний день существует прогестаген, обладающий антиандрогенной активностью — диеногест (входит в состав КОК Жанин). С точки зрения антиандрогенного эффекта важно, что диеногест, в отличие от <�классических> производных 19-нортестостерона (норэтистерон, левоноргестрел, дезогестрел), не связывается в крови с транспортным белком, переносящим эндогенный тестостерон (ГСПС) [6].
Клиническим антиандрогенным эффектом обладают также КОК, содержащие в качестве гестагенного компонента «классические» 19-норстероиды (например, дезогестрел, входящий в состав КОК Марвелон, Мерсилон, Регулон, Новинет и Три-Мерси). Выраженное антигонадотропное действие КОК, содержащих дезогестрел, проявляется нормализацией соотношения ЛГ и ФСГ, уменьшением объема клеток, продуцирующих андрогены в яичниках, улучшением биохимических условий жизнедеятельности фолликулов яичника [9].
В последние годы для усиления блокирующего действия КОК рекомендуются пролонгированные 63-дневные схемы применения препаратов, с возможным продлением на срок до 9-12 месяцев. Пациентки начинают прием КОК в 1-й день менструального цикла и продолжают прием без перерыва в течение 63 дней, т. е. 3 упаковки подряд.
Уменьшение угревых высыпаний, снижение сальности кожи и выраженности гирсутизма отмечаются уже спустя 2-3 месяца от начала приема КОК последнего поколения, но заметное замедление роста волос в гормонально зависимых областях тела отмечается лишь через 12 месяцев.
Г.Н. Мансурова, Л.М. Тухватуллина
Казанская государственная медицинская академия
Литература:
1. Гуркин Ю. А. Гинекология подростков. СПб., 2000.
2. Коколина В. Ф. Гинекологическая эндокринология детского и подросткового возраста: руководство для врачей. 4-е издание, переработанное, дополненное. М.: ИД МЕДПРАКТИКА-М, 2005. 340 с.
3. Крейгхилл М. Детская гинекология // Педиатрия / ред. Греф Д.М., 1997. С.457-481.
4. Мазитова Л.П. Современные аспекты патогенеза и подходы к терапии акне у подростков. // Репродуктивное здоровье детей и подростков. 2008. №1,С.53-58.
5. Манушарова Р.А. Гиперандрогенные состояния и инулинорезистентность. // Лечащий врач. 2003. №10.
6. Острейкова Л. И. Возможности применения нового низкодозированного контрацептива «Жанин» // Гинекология. 2002. Т. 4. № 4, С.22-26.
7. Прилепская В. Н. Контрацептивные гормоны в терапии и профилактике гинекологических заболеваний. В кн.: Практическая гинекология, под ред. В. И. Кулакова, В. Н. Прилепской. М.: МЕДпрессинформ, 2006; 465-82.
8. Прилепская В. Н., Назарова М. Н. Гормональная контрацепция. В кн.: Серов В. Н., Прилепская В. Н., Овсянникова Т. В. Гинекологическая эндокринология. М.: МЕДпрессинформ, 2004; 381-470.
9. Уварова Е.В. Патогенетические аспекты и современные возможности коррекции гиперандрогенных проявлений у девочек-подростков. // Леч. врач.2008. №3, С.89-75.
10. Шилин Д. Е. Синдром изолированного пубархе у девочек: новый взгляд на старую проблему. Материалы республиканского совещания — семинара главных детских эндокринологов субъектов РФ. Смоленск, 1999. — С.112-126.
11. Boschitsch E, Skarabis H, Wuttke W, Heithecker R. The acceptability of a novel oral contraceptive containing drospirenone and its effect on well-being. // Eur J Contracept Reprod Health Care. 2000; 5 (3): 34-40.
12. Fuhrmann U., Krattenmacher R., Slater E. P., Fritzmeier K. H. The novel progestin drospirenone and its natural counterpart progesterone: biochemical profile and antiandrogenic potencial. Contraception. 1996; 54: 243-51.
13. Guido M., Romualdi D., Giuliani M. et al. Drospirenone for the treatment of hirsute women with polycystic ovary syndrome: a clinical, endocrinological, metabolic pilot study // J Clin Endocrinol Metab. 2004; 89 (6): 2817-23.
14. Shulman L. P. Safety and efficacy of a new oral contraceptive containing drospirenone // J Reprod Med. 2002; 47 (Suppl. 11): 981-4.
15. Thorneycroft I. H. Evolution of progestins. Focus on the novel progestin drosperinone // J Reprod Med. 2002; 47 (Suppl. 11): 975-80.
16. Van Vloten W. A., Van Haselen C. W., Van Zuuren E. J. et al. The effect of two combined oral contraceptives containing either drospirenone or cyproterone acetate on acne and seborrhea. Cutis. 2002; 69 (Suppl. 4): 2-15.
Почему у ребенка после еды большой живот?
Часто родители замечают, что проблемы со здоровьем у их ребенка начинаются именно после приема пищи. Но почему у ребенка после еды большой живот? Это может быть сигналом множества заболеваний и отклонений.
Одно их наиболее безобидных — плохой обмен веществ. Желудок и кишечник слабо перерабатывают пищу, потому организму необходимо больше времени, чтобы справиться с задачей. Тем временем поглощенная еда хранится в пищевом «резервуаре» и ждет своей очереди.
Такая проблема не совсем безобидна, как кажется на первый взгляд. Обращение к гастроэнтерологу позволит наладить питание, снизить нагрузку на кишечник и внутренние органы и дать им возможность справится с задачей самостоятельно.
Нарушения эндокринной и иммунной системы также может влиять на увеличение живота после еды. Особенно это актуально для подростков — девочек 13 — 14 лет. Смена гормонального фона, активный рост организма может вызвать сбои в его ритме, что в свою очередь может вызвать рост живота, боли в брюшной полости и плохое самочувствие.
Сбой работы поджелудочной железы также может стать серьезной причиной. Организм девочки может негативно реагировать на некоторые компоненты, например, глютен. Тогда ферменты будут вырабатываться этим органом слабо, что может привести к таким последствиям.
Частые запоры — очередная возможная причина увеличения живота у девочки. Если ребенок ходит в туалет реже, чем 1 раз за 2 дня, то это весомый аргумент в пользу капростаза или запора.
Причиной может стать нарушение в работе кишечника или малая физическая активность. Также запоры является сопутствующими признаками многих других заболеваний ЖКТ.
Если ни один из симптомов не подошел, то девочка может болеть ожирением. В результате этого заболевания не только увеличивается живот, но и видоизменяются другие части тела. Ребенок хочет все время кушать и не чувствует насыщения. Лечения в такой ситуации будет предполагать не только диету, но и посещение психолога.
Взросление без эксцессов: как подростку сбросить лишний вес
Физиология определяет возраст 13-14 лет как середину пубертатного периода. То есть в это время как раз начинается четвертая, последняя стадия полового созревания. Обменные процессы тогда происходят быстрее. Казалось бы, откуда взяться избыточному весу, если калории активно перерабатываются? Дело в том, что этим периодом завершается так называемый скачок роста, формируются характерные признаки окончательного телосложения. Это вполне может завершиться значительным увеличением массы тела.
Пубертат характерен усиленным вниманием к противоположному полу. Девочки начинают мечтать о карьере актрис, моделей, балерин, а мальчишки хвастаются силой и ловкостью. Тогда приходит пора задуматься над внешностью. При наличии лишних килограммов ребенок может остро ощущать различия со сверстниками. Если вовремя не попытаться привести массу в норму, возможны плачевные последствия: затяжные депрессии, нелюдимость, нежелание ходить в школу. Может дойти даже до суицида, потому упускать этот момент из вида ни в коем случае нельзя.
Особенности взросления
Разбираясь, как похудеть подростку в 13 лет, девочке или мальчику, не стоит забывать о том, что фигура тоже активно развивается. Парни вытягиваются, их бедра становятся уже, а плечи шире. У девчонок происходит иначе: грудь растет, а ягодицы округляются. Все из-за интенсивного накапливания жировой ткани в определенных местах, что обусловлено физиологией. Следовательно – есть постоянно хочется больше.
В эти годы формируются основные поведенческие стереотипы. Они одинаково касаются всех сфер жизни, в том числе количества, качества и частотности еды. Если удастся заложить принципы здорового образа жизни, сбалансированного питания, потребности в регулярной физической активности, то проблем с избыточной массой в будущем получится избежать. Нельзя пичкать ребенка, заставлять его съесть лишнее, ограничивать в прогулках или занятиях спортом.
Причины избыточной массы подростка
Объективные: без врача не обойтись
В возрасте двенадцати — пятнадцати лет происходит активное взросление всего организма. Костная, нервная и гормональные системы окончательно завершают свое формирование. Нередко у подростков возникает лишние килограммы, вес встает, проявляются симптомы проблемы со здоровьем. В таком случае полнота оказывается не просто некрасивой, . Она может быть признаком какой-либо болезни. Повышение массы более двадцати процентов за небольшое время уже свидетельствует о проблеме. Подать руку помощи может только специалист.
- Сбои в работе эндокринной системе.
- Сахарный диабет.
- Заболевания сердца и сердечно-сосудистой системы.
- Болезни органов пищеварения.
- Наследственность, заложенная генетически полнота.
В таких случаях сперва следует найти, «обезвредить» источник проблемы, ведь дело скорее всего не в булочках или картошке фри. Следует полностью обследовать ребенка, чтобы исключить любые возможные болезни. Только после этого специалисты назначают оптимальные диеты для поддержания стабильного веса.
Субъективные
Однако заболевания нечасто становятся причиной лишне1 массы. В большинстве случаев обследования не показывают никаких серьезных патологий внутренних органов. Подростки могут наращивать жировую прослойку ввиду гормональной перестройки организма. Если же она сопровождается минимальной физической активностью, нездоровым, несбалансированным питанием, то проблем точно избежать не получится.
У родителей, занятых работой, зачастую просто нет времени следить, что ест ребенок. В итоге он питается фастфудом, газированными напитками, сухариками, чипсами, и прочими продуктами, имеющими высочайший гликемический индекс. В них содержится большое количество калорий, химических красителей, подсластителей, усилителей вкуса, консервантов. Действуют они сродни наркотическим веществам – вкусненьких чипов хочется все больше, а поглощаются они чаще всего перед монитором компьютера или экраном телевизора.
Причиной ожирения могут стать сами родители, чаще всего это люди, проявляющие сверхопеку над своим чадом. Они с ранних лет приучают его есть много, а привыкший к этому организм требует все больше. В итоге такая забота может обернуться не только излишней тучностью, но и серьезными приобретенными заболеваниями. Дефицит внимания тоже пагубно сказывается на подростке – свои нерешенные проблемы он может просто «заедать», наращивая массу.
Нормальный вес
Многие дети, насмотревшись телевизионных программ, не представляют себе, сколько они должны весить. Идя на поводу у моды, стараясь быть похожими на манекенщиц с подиумов, они оказываются несправедливы к себе. Потому им сложно разобраться, нужно ли вообще похудеть, или не следует беспокоиться об этом.
Оптимальный вес просчитывается по формуле: рост в сантиметрах минус сто. К примеру, если подросток достигает параметра 148, то нормальным весом для него будет ровно сорок восемь килограммов.
Комаровский: большой живот у ребенка
Одним из самых популярных педиатров в России и соседних государствах является доктор Комаровский. К его советам прислушиваются тысячи мамочек, а видео с его участием просматривают «до дыр».
Комаровский не обошел проблему появления большого живота у ребенка. Как и многие другие педиатры, он рекомендует понаблюдать за поведением чада, провести диагностику и обратиться к врачу.
Помимо серьезных патологий, врач выделяет такие причины увеличения живота у ребенка:
- Различные инфекции в кишечнике. Бывают такие ее виды, которые приводят к увеличению селезенки или печени. Соответственно увеличивается и живот в общем.
- Неправильное питание, которое может привести к вздутию или отравлению.
- Некоторые антибиотики вызывают вздутие и увеличение живота на некоторое время.
- Хирургические патологии: аппендицит, язвы, кишечная непроходимость.
Важно интересоваться у ребенка, как часто он ходит в туалет. Особенно у детей старшего возраста, потому что родителям уже трудно контролировать этот процесс. Именно запоры могут вызвать увеличение живота, а в дальнейшем негативно сказаться на здоровье ребенка в целом.
Как убрать живот ребенку 7 лет?
Чтобы понять, как убрать живот ребенку 7 лет, нужно в первую очередь отталкиваться от его увлечений. Девочек могут заинтересовать танцы, аэробика, плавание, различные подвижные игры в виде квестов. В этом возрасте дети могут очень увлечься идеей, если она им понравится. Поэтому важно объяснить, почему следует придерживаться правил и следить за своим здоровьем.
Также ребенок должен придерживаться диеты, соблюдать гигиену, чтобы исключить инфекционные заболевания. Если заранее расписать меню и повесить его на видном месте, то ребенок будет знать, как ему следует питаться.
Семилетке обязательно будет нужен контроль, без помощи родителей не обойтись. Но он должен быть лояльным, незаметным. В таком возрасте психика ребенка очень ранима, а именно психологические проблемы наряду с физиологическими могут вызывать рост живота.
Как убрать живот ребенку 11 лет
Чтобы убрать живот ребенку 11 лет, следует разработать правильный рацион питания. В организм должно поступать много полезных компонентов. В тарелке обязательно должны сменяться овощи, мясо, рыбы, фрукты и т.д.
Количество жира следует ограничить. Также следует придерживаться таких «золотых» правил питания:
- кушать небольшими порциями 4 раза в день;
- на завтрак должно приходиться порядка 30% калорий;
- на ужин лучше есть блюда из овощей и круп;
- табу — фастфуд, сладкое и мучное, газировка, жирная и жареная пища.
Также приемы пищи нужно разбавлять вставками из гимнастических упражнений.
Неуемный аппетит
Любые попытки ограничить рацион Хатун заканчиваются безрезультатно. Девочка сразу начинает паниковать, а потом впадает в серьезную истерику. Если таким образом ей не удается добиться желаемого результата, Суман переходит на тяжелую артиллерию – ест грязь и песок.
Но такие пристрастия к еде у девочки были не всегда. При рождении ее вес не превышал 4 кг, как и у любого другого ребенка. Всему виной стало сильное желание ее мамы сэкономить немного денег на рационе. Она стала кормить дочку молоком с разнообразными злаками. Спустя какое-то время родители начали замечать, что аппетит Суман вырос в несколько раз и стал практически неуправляемым. Сколько всего девочка съедает за день, не знает никто. Частенько она заходит и к соседям, когда дома пищи уже не остается, и выпрашивает у них чего-нибудь перекусить.
Стандартный обед для девочки состоит из двух или трех огромных тарелок с рисом, такого же количества жареной рыбы или мяса, нескольких порций омлета или полдесятка жареных яиц. Никак не обходится и без 1-1,5 кг картофеля в день.
Фрукты и сладкое – тоже постоянные сопровождающие рациона. Особенно полюбились Суман высококалорийные бананы. Самая толстая девочка в мире может съесть до 30 бананов и 20 пирожных за сутки, но при этом не расставаться с чувством голода и идти к чужим людям попрошайничать.
Как убрать живот ребенку 12 лет
Девочки в 12 лет начинают более активно беспокоиться из-за своей внешности. Это можно использовать, чтобы добиться результата. Можно совместно с родителями записаться в бассейн, на уроки скалолазания или аэробики.
Чтобы убрать живот ребенку 12 лет, нужно сделать его образ жизни подвижным. Многие дети просиживают часы возле мониторов компьютера, тем самым зарабатывая себе массу заболеваний. Родители должны ограничивать их в этом.
Также родные должны стать примером для подражания. Если в семье есть те, кто страдает ожирением, то это не станет стимулом убрать живот.
Причина – гормональные сдвиги
Почему увеличивается число полных девочек-подростков? В 12-13 лет девочка вступает в период полового созревания и постепенно превращается в девушку.
В подростковом возрасте у девочки происходят значительные гормональные сдвиги. Ее организм начинает активно продуцировать женский гормон эстроген. И в результате этого гормонального всплеска увеличивается объем жировой ткани. К тому же это приводит к тому, что энергетические расходы организма не слишком увеличиваются, но при потреблении минимального количества продуктов девочка-подросток полнеет. Но растущий организм девочки-подростка требует повышенного потребления белковой пищи, и если она себе это позволяет, количество килограммов и объем талии девочки увеличиваются.
У девочки-подростка возникает негативное отношение к своему телу, самооценка снижается, девочка начинает стесняться своего тела, замыкаться и в результате поправляться еще боше.
Как убрать живот ребенку 13 лет
Вопрос, как убрать живот ребенку в 13 лет, может иметь несколько различных ответов. В этом возрасте тело девочки видоизменяется. С этого времени оно может выдерживать большие нагрузки, потому рациональным будет усилить тренировки.
Отдельное внимание нужно уделить прессу. Его следует качать по несколько подходов в день. Также можно добавить силовую тренировку, плавание или спортивную ходьбу.
Главное — убедиться, что у ребенка нет противопоказаний (грыжи, кисты и других патологий).
Среди молодежи очень популярны такие развлечения, как гироскутер, роликовые коньки или скейт. Эта отличная нагрузка и прекрасное увлечение.
Как убрать живот ребенку 14 лет
Убрать живот ребенку 14 лет можно такими же методами, как и в 13 лет. Отличительной особенностью может стать восприятие необходимости тренировок и правильного питания. В этом возрасте просыпается бунтарный дух, появляются комплексы. Именно поэтому нужно деликатно обращаться с ребенком.
С особым тактом нужно отнестись к девочкам. Они болезненно переживают любые изменения в своем внешнем виде, что может привести к депрессии.
Если причиной увеличения живота являются физиологические отклонения, серьезные заболевания, то врачебного вмешательства не избежать. Тактику лечения доктор назначит в индивидуальном порядке.
Увеличение живота у ребенка без явной причины — симптом, который должен насторожить родителей. Необходимо обязательно проконсультироваться с доктором, при необходимости провести диагностику и оказать моральную помощь ребенку.