Общие правила
Ацетонемические состояния бывают у детей при инфекционных заболеваниях, заболеваниях органов пищеварения или в стрессовых ситуациях. Провоцируют их чрезмерные физические и психические нагрузки и диетические погрешности. Когда потребности в глюкозе, как источнике энергии, превышают ее поступление, запасы гликогена в печени превращаются в глюкозу и быстро исчерпываются. У нервных и подвижных детей не хватает запасов гликогена для высоких метаболических запросов и в обмен включаются жиры, а при их распаде образуются кетоновые тела.
В виду несовершенства ферментной системы у детей (дефицит фермента, который метаболизируют кетоновые тела), происходит их накопление. Развивается ацидоз (сдвиг крови в кислую сторону) и эндогенная интоксикация, которая сопровождается приступами рвоты и слабостью. Ацетон выделяется с мочой, при дыхании с воздухом и через кожу ребенка. Основной жалобой являются приступы тошноты, рвоты (3-8 раз в сутки), возбуждение, переходящее в слабость, боль в животе, запаха ацетона изо рта, иногда повышение температуры.
Ацетонемический синдром — это не болезнь, а констатация факта, что в организме исчерпались запасы глюкозы. Поэтому единственный метод лечения — сладкое питье и правильное питание после приступа.
Диета при ацетонемическом синдроме у детей должна содержать:
- Легкоусвояемые углеводы и состоять из сладких каш, творожков, фруктовых пюре, компотов и сладких киселей.
- Достаточное количество жидкости (1-1,5 л в день).
- Продукты, поддерживающие щелочную реакцию мочи: сок лимона, чернослив, финики, инжир, сладкие ягоды-фрукты, свекла, морковь. Яйца, мясо, рыба, пшеничный хлеб вызывают закисление и вводятся только на 2-3 сутки. Следует ограничить кислые фрукты (киви, отвар шиповника, смородина).
Для детей, подверженных частым ацетонемическим состояниям, недопустимы большие промежутки между приемами пищи. Нужно знать, что это состояние может вызвать любая инфекция или простудное заболевание, поэтому при ОРЗ питание должно быть легким и содержать преимущественно простые углеводы.
Какие продукты можно употреблять после приступа? Сразу после прекращения рвоты можно дать сладкое питье (чай, компот, сок, раствор глюкозы). Когда ребенок будет в состоянии принимать пищу, а это может быть на второй день, назначается щадящая диета, богатая углеводами и порции пищи должны быть небольшими:
- жидкие каши (гречневая, рисовая, кукурузная, овсяная) без сахара и соли;
- фруктовые муссы и кисели;
- галетное печенье;
- печеное яблоко;
- овощи и сладкие фрукты.
С третьего-четверного дня:
- овощные супы;
- обезжиренный творог;
- мясное суфле, блюда из индейки, крольчатины, морской рыбы;
- куриные яйца (омлет, отварные всмятку);
- кисломолочные продукты без консервантов и красителей.
При нормализации ацетона на период не менее месяца назначается лечебный Стол №1. Питание должно быть умеренно щадящим для желудка (исключать механическую, химическую и температурную агрессию). Блюда не должны раздражать слизистую верхнего отдела ЖКТ и не содержать трудноперевариваемые продукты (репа, редька, спаржа, фасоль, редис, горох). Пища должна быть теплой.
Диета при ацетоне в моче у детей предусматривает дробный режим питания (до 6 раз в день), малыми порциями. Важно, чтобы перерыв между приемами еды был не более 3 часов. Если ребенок отказывается от еды, пусть выпьет стакан фруктового сока или компота с медом, съест любые сладкие фрукты, сухофрукты (чернослив, финик, курагу) или печенье. Но через время нужно снова предложить полноценный обед или ужин.
После рвоты в большей или меньшей степени страдает слизистая желудка и пищевода, поэтому лучше будет, если пища будет жидкая и кашицеобразная. Если вы предлагаете блюда плотной консистенции, то их лучше протереть. Стоит также упомянуть, что блюда готовятся отварными (на пару), можно запекать, но исключается жарка.
Поскольку повышенный ацетон в моче связан также с нарушением обмена жиров и употреблением жирной пищи, то в рационе должны присутствовать нежирные молочные и мясные продукты. Недопустимо употребление жареной пищи, жирных мясных бульонов, сметаны, копченостей, консервов.
Появление ацетона в моче при беременности довольно частое явление, поэтому женщине постоянно предлагают сдавать анализы мочи на кетоновые тела. Причиной повышенного ацетона при беременности может быть какая-либо патология или неправильное питание. Но чаще всего — тяжелая форма токсикоза с наличием рвоты и отсутствием аппетита. При рвоте теряется жидкость и электролиты, а при голоде в обмен веществ включаются белки и жиры, продуктом распада которых являются кетоновые тела (ацетон), обнаруживаемые в моче. Нерациональное питание, при котором употребляются жирные продукты и большое количество мясных, может вызвать появление ацетона в моче. Нужно отметить, что чрезмерное «увлечение» сладким также может сопровождаться такими нарушениями.
При ацетоне в моче у беременных, связанным с токсикозом, назначается питьевой режим — употребление щелочной минеральной воды (Боржоми) небольшими глотками, чтобы не спровоцировать рвоту. В день нужно выпивать до 1,5 л жидкости. При исчезновении тошноты и рвоты нужно начинать употреблять пищу небольшими порциями салаты, фрукты, овощные супы, соки, каши. Не рекомендуется голодать, что может вновь ухудшить состояние.
Если на ранних стадиях появление в моче ацетона у беременных может быть результатом токсикоза, то на поздних сроках можно подумать о наличии гестационного сахарного диабета. А это значит, что женщине предстоит более тщательное обследование у эндокринолога.
Журнал «Здоровье ребенка» 3 (30) 2011
В детском возрасте особого внимания требуют функциональные расстройства органов пищеварения, связанные с нарушением нейроэндокринной регуляции, как возможная основа для формирования органической патологии в дальнейшем. К таким заболеваниям можно отнести ацетонемический синдром, широко обсуждаемый в последние годы в литературе. В зарубежной литературе, а также в МКБ-10 данный синдром как отдельная нозологическая единица не выделяется, но в XVIII разделе МКБ-10 под рубрикой R11 представлен синдром циклической рвоты (CVS). Патогенетически и клинически эти два синдрома весьма близки, что, по-видимому, в последующем будет способствовать их конвергенции [3, 5, 6].
Под ацетонемическим синдромом понимают совокупность симптомов, обусловленных повышенным содержанием в крови продуктов неполного окисления жирных кислот, образующихся при распаде кетогенных аминокислот: ацетона, ацетоуксусной кислоты и g-оксимасляной кислоты [2, 3]. Различают первичный и вторичный ацетонемический синдромы. У детей целый ряд заболеваний сопровождается гиперкетонемией. К ним, в частности, относятся сахарный диабет, ренальная глюкозурия, гликогенозы, тиреотоксикоз, инфекционный токсикоз, токсические поражения печени, гиперинсулинизм, черепно-мозговые травмы, болезнь Иценко — Кушинга, лейкемия, гемолитическая анемия. Клиническая картина ацетонемического синдрома в таких случаях определяется основным заболеванием, а кетонемию и проявления типичной или атипичной подагры следует рассматривать как вторичный ацетонемический синдром.
Первичный ацетонемический синдром у детей считается манифестной формой мочекислого диатеза или нервно-артритической аномалии конституции (НААК) и относится к дисметаболическим генетически детерминированным патологическим состояниям. Заболевание характеризуется перманентной гиперурикемией, повышенной возбудимостью нервной системы и периодическими метаболическими кризами с гипогликемическим кетоацидозом, гиперкетонемией, кетонурией, дисэлектролитемией. В генезе заболевания определенную роль играет ферментопатия, результатом которой является недостаточная утилизация углеводов и жиров из пищи. Первичный ацетонемический синдром встречается у 4–6 % детей в популяции и у 50 % детей с НААК, обычно в возрасте от 1 года до 12 лет. Очень часто (почти в 90 % случаев) в структуре кризов наблюдается многократная рвота, которая определяется как ацетонемическая [2–4].
Дети с НААК характеризуются следующими особенностями:
— повышенной возбудимостью и быстрой истощаемостью нервной системы на всех уровнях рецепции с наличием доминантного очага застойного возбуждения в гипоталамо-диэнцефальной области;
— недостаточностью ферментов печени (глюкозо-6-фосфатазы, гипоксантин-гуанин-фосфорибозилпирофосфатсинтетазы);
— низкой ацетилирующей способностью ацетилкоэнзима А вследствие дефицита щавелевой кислоты;
— нарушением механизма повторного использования мочевой и молочной кислот;
— нарушением жирового и углеводного обмена;
— нарушением эндокринной регуляции метаболизма.
Согласно классическим представлениям, такие дети отличаются повышенной возбудимостью, эмоциональной лабильностью, нарушением сна. К концу первого года жизни они обычно заметно отстают в массе тела от сверстников. Нервно-психическое развитие, напротив, опережает возрастные нормы. Начиная с 2–3-летнего возраста отмечаются эквиваленты подагрических приступов и кризов в виде преходящих ночных болей в суставах, абдоминальных болей спастического характера, дискинезий желчевыводящих путей и желудка, мигрени, ацетонемических кризов. Одним из типичных проявлений НААК является салурия с преимущественной уратурией. Ацетонемические кризы у большинства детей прекращаются после 10–12 лет. Однако сохраняется высокая вероятность развития таких патологических состояний, как подагрические кризы, дисметаболическая нефропатия, холепатия, вегетососудистая дистония по гипертоническому типу, артериальная гипертензия [2].
Как во время ацетонемического криза, так и при приступе циклической рвоты наблюдается многократная неукротимая рвота. Патогенез этих состояний во многом сходен.
Как правило, при синдроме циклической рвоты отмечаются тошнота, рвота с примесью желчи, боль в животе, головная боль, неприятные ощущения во время движения, повышенная чувствительность к свету и шуму, однако это характерно не для всех больных. Кроме того, у некоторых больных имеются лихорадка, бледность, повышенная потливость, диарея, дегидратация, гиперсаливация, повышенное артериальное давление [5, 6].
В настоящее время синдром циклической рвоты рассматривается как полиэтиологическое заболевание, в основе которого лежат нарушения гипоталамо-гипофизарно-надпочечниковой системы (повышение секреции кортикотропин-рилизинг-фактора) и вегетативная дисфункция (симпатикотония). Многочисленные исследования показали, что инфекционные, психологические, физические стрессы могут вызывать приступы рвоты. Перед началом рвоты наблюдается значительное увеличение уровня АКТГ и кортикотропина.
Перспективными являются представления о синдроме циклической рвоты как о митохондриальной патологии [5, 6, 8]. Поскольку митохондрии являются, образно выражаясь, энергетическими станциями клетки, при данном заболевании нарушается энергетический обмен. В условиях стресса и гипоксии энергетический обмен нарушается с преобладанием более быстрого анаэробного гликолиза, но при этом образуется только 2 молекулы АТФ, тогда как при аэробном — 38. Возникает дефицит энергии.
Такие нарушения тесно связаны с нарушениями пуринового обмена, поскольку энергия в организме хранится в виде нуклеотидов, среди которых аденин и гуанин являются пуриновыми, и они метаболизируются до мочевой кислоты, а тимин, цитозин и урацил являются пиримидиновыми и метаболизируются с образованием кетоновых тел — аммиака и бета-изомасляной кислоты [2, 5]. Данные представления патогенетически сближают синдром циклической рвоты и ацетонемический синдром, а также объясняют необходимость и возможные пути метаболической коррекции.
За рвотный акт отвечают две функционально различные структуры продолговатого мозга — рвотный центр в латеральной ретикулярной формации и хеморецепторная триггерная зона в ромбовидной ямке на дне четвертого желудочка. Поэтому механизмов тошноты и рвоты два. Первый связан с афферентной импульсацией от органов пищеварения непосредственно рвотного центра. Второй обусловлен стимуляцией триггерной зоны такими медиаторами, как серотонин, ангиотензин ІІ, вазоактивный интестинальный полипептид, дофамин, антидиуретический гормон и др., а также рядом лекарственных препаратов, эндотоксинами грамположительных бактерий.
Через вегетативные гипоталамические центры под воздействием стресса происходит активация жиромобилизующих гормонов (соматотропин, липотропин), что приводит к избыточному липолизу и кетогенезу, при этом образуется большое количество кетоновых тел.
Обоснование диагноза синдрома циклической ацетонемической рвоты требует тщательного изучения анамнеза, данных физикального и лабораторного исследования, чтобы исключить другие болезни, которые могут вызвать рвоту, сходную с CVS.
Лечение
Программы купирования ацетонемического криза хорошо известны. При начальных симптомах целесообразно очистить и промыть кишечник 1–2% раствором гидрокарбоната натрия и поить ребенка каждые 10–15 минут сладким чаем с лимоном, негазированной щелочной минеральной водой (лужанская, боржоми и др.), 1–2% раствором гидрокарбоната натрия, комбинированными растворами для оральной регидратации. Пища должна содержать легко усваиваемые углеводы и минимальное количество жира (жидкая манная или овсяная каша, картофельное пюре, молоко, печеные яблоки). Медикаментозная терапия включает спазмолитики, энтеросорбенты. В связи с задержкой стула применение диосмектита нецелесообразно.
В случае развития ацетонемического криза, сопровождающегося многократной или неукротимой рвотой, лечение направлено на коррекцию ацидоза, кетоза, дегидратации и дисэлектролитемии. При нарастающем эксикозе показана инфузионная терапия. В качестве инфузионных растворов используются 5–10% раствор глюкозы с инсулином и кристаллоидные натрийсодержащие растворы (0,9% раствор натрия хлорида, раствор Рингера) в соотношении 1 : 1 или 2 : 1 с учетом показателей водно-электролитного обмена. Общий объем вводимой жидкости составляет 50–60 мл/кг в сутки. Если ребенок пьет охотно, парентеральное введение инфузионных растворов может быть полностью или частично заменено оральной регидратацией, которая проводится комбинированными препаратами.
Лечение ацетонемического синдрома в межприступный период направлено на профилактику рецидивов ацетонемических кризов и проводится курсами, не менее 2 раз в год, как правило, весной и осенью. Могут назначаться гепатопротекторы, при частых и тяжело протекающих ацетонемических кризах с целью профилактики назначают производные урсодезоксихолевой кислоты.
Режимные ограничения у детей с НААК должны соблюдаться постоянно: достаточное пребывание на свежем воздухе, регулярные, строго дозированные физические нагрузки, водные процедуры (плавание, контрастный душ, обливание), достаточный по продолжительности сон (не менее 8 часов). Следует избегать инсоляции. Целесообразно сократить время просмотра телевизора и работы с компьютером. В диете должны преобладать молочнокислые продукты, каши, свежие овощи, фрукты, отварное мясо нежирных сортов.
Необходимо ограничить употребление продуктов, богатых пуринами и кетогенными аминокислотами. Из рациона исключаются мясо молодых животных, жирные сорта мяса, субпродукты, копчености, концентрированные бульоны. Противопоказаны щавель, цветная капуста, томаты, цитрусовые, напитки, содержащие кофеин [3, 4].
Несмотря на успешное применение патогенетически обоснованных дифференцированных схем в лечении ацетонемического синдрома у детей, эта проблема в настоящее время не теряет актуальности. Наряду с регидратационной терапией важным звеном в лечении синдрома является коррекция метаболических нарушений. С нашей точки зрения, с этой целью оправданно использование препарата Стимол® (Biocodex, Франция).
В последнее время накоплен положительный клинический опыт применения Стимола® для лечения первичного ацетонемического синдрома как в период приступа, так и в межприступный период [1–3].
Целью настоящего исследования стало изучение эффективности Стимола® в комплексной терапии ацетонемического синдрома у детей в кризовый период.
Материалы и методы
В состав препарата метаболического действия Стимол® входят две аминокислоты — малат и цитруллин, которые активизируют механизм образования энергии на клеточном уровне. В норме они всегда присутствуют в организме человека и являются катализаторами жизненно важных метаболических процессов. Малат — яблочная кислота, которая стимулирует цикл Кребса, принимает участие в процессе глюконеогенеза, уменьшает уровень лактата в крови и тканях, предупреждает лактат-ацидоз, способствует синтезу АТФ и является основным поставщиком энергии для метаболических процессов. Цитруллин — одна из аминокислот, которая входит в цикл мочевины. Цитруллин активирует образование и выведение аммиачных соединений из организма. Таким образом, Стимол® обеспечивает утилизацию лактата, аммиака и способствует образованию энергии, переводя клетку на другой энергетический уровень.
Исследования с целью оценки эффективности препарата Стимол® при первичном ацетонемическом синдроме у детей проводили на базе гастроэнтерологического отделения детской клинической больницы № 2 г. Днепропетровска. Нами были обследованы 37 детей с синдромом ацетонемической рвоты: 18 девочек и 19 мальчиков в возрасте от 3 до 12 лет (средний возраст 5,5 года), 10 из которых составили группу сравнения.
В основной группе на фоне базисной терапии назначали Стимол®, по 1/2 пакетика детям от 3 до 6 лет и по 1 пакетику детям старше 6 лет, 3 раза в день, растворяя содержимое в 100 мл теплой воды. Вводили препарат с первых часов после госпитализации дробно, маленькими порциями во избежание провоцирования рвотного рефлекса. Дети из группы сравнения получали только базисную терапию — диету, парентеральную и пероральную регидратацию, дезинтоксикационную терапию, энтеросорбцию, по показаниям — антибактериальные средства, спазмолитики, ферментные препараты.
Динамику клинических проявлений у детей в обеих группах оценивали по специально разработанной балльной шкале в зависимости от степени выраженности основных симптомов. Оценивали следующие показатели: признаки интоксикации, частоту рвоты, выраженность болевого абдоминального синдрома, диспептических проявлений, а также степень кетонурии в баллах от 0 до 4. Выраженность клинических проявлений по сумме баллов была прослежена в течение первых 7 дней лечения. Динамика выраженности кетонурии под влиянием назначенной терапии на протяжении первых суток прослеживалась каждые три часа. С этой целью использовали тест-полоски для быстрого выявления кетонов в моче. Принцип определения основан на реакции ацетоуксусной кислоты с нитропруссидом натрия, при этом цвет полоски изменяется с бежевого на красно-фиолетовый. Оценка результатов проводилась визуально путем сравнения реагентной полоски с цветовой шкалой, нанесенной на контейнер. Степень ацетонурии определяли от + до ++++ (или в баллах от 1 до 4).
Результаты и их обсуждение
Установлено, что чаще всего приступы ацетонемической рвоты провоцировались нарушением диеты (16,2 %), инфекционным заболеванием (29,7 %), обострением хронической патологии желудочно-кишечного тракта (21,6 %), психологическим, чаще позитивным, стрессом (32,4 %). Фоновыми патологиями были функциональная диспепсия (8,1 %), синдром раздраженного кишечника (5,4 %), дискинезия желчевыводящих путей (83,8 %), хронический холецистохолангит (5,4 %), панкреатопатии (29,6 %), пищевая аллергия (18,9 %), вегетативные дисфункции (54 %). В большинстве случаев выявлена отягощенность перинатального анамнеза (патология течения беременности и родов, травматическое и гипоксическое поражение ЦНС). Семейный анамнез был отягощен наличием хронических заболеваний ЖКТ, желчнокаменной и мочекаменной болезнью, гипертонической болезнью у близких родственников.
При поступлении в стационар общее состояние у всех больных было тяжелым за счет дегидратации и симптомов интоксикации.
В клинике преобладали боли в животе, анорексия, вялость, тошнота, повторная рвота, повышение температуры тела, тахикардия. У 100 % детей реакция мочи на ацетон была позитивной. Уратурия была выявлена у 29,6 % детей, оксалурия у 21,6 %, уровень диастазы мочи и амилазы крови у обследованных детей оставался нормальным. Гипогликемия выявлена у 3 больных, гипохромная анемия — у 16,2 %, лейкоцитоз и нейтрофилез — у 13,5 %, лимфоцитоз — у 40,5 %. Уровни мочевины, креатинина, холестерина у всех детей были в пределах нормы. По данным копрограммы у 100 % детей выявлена функциональная недостаточность поджелудочной железы (стеаторея, амилорея от ++ до +++), по данным ультразвукового исследования — увеличение, зернистость, повышение эхогенности поджелудочной железы у 29,6 %, обращал на себя внимание выраженный метеоризм кишечника у 48,6 % пациентов.
С учетом роли нарушений энергетического обмена в развитии ацетонемического синдрома в комплексы терапии был обоснованно включен цитруллина малат. Это обусловлено его дезинтоксикационными (улучшение работы цитохромоксидазной системы, инактивация аммония, лактата), антигипоксическими (стимуляция работы цикла Кребса, переключение утилизации глюкозы на аэробный путь), антиацидотическими (ускорение утилизации лактата) свойствами.
Под влиянием терапии происходило быстрое улучшение состояния детей за счет регресса основных клинических проявлений (табл. 1). Следует подчеркнуть, что с самого начала терапии скорость их редукции оказалась достоверно выше в основной группе.
Оценка состояния ребенка в баллах при поступлении в основной и в контрольной группе была приблизительно одинаковой и составила в среднем 9,18. Однако уже на второй день терапии с использованием Стимола® выраженность клинических проявлений составляла 5,64 балла, тогда как в контрольной группе — 6,08. На третий день в основной группе — 4,09 балла, в группе сравнения — 4,86 балла (P < 0,05). Темпы редукции основных симптомов заболевания свидетельствуют о высокой чувствительности пациентов к проводимой патогенетической терапии (рис. 1). Включение в терапию ацетонемического синдрома в приступном периоде Стимола® позволяло добиться более быстрого регресса основных симптомов к 3–4-му дню заболевания в зависимости от выраженности симптомов заболевания при поступлении. К седьмому дню состояние больных в обеих группах достоверно не отличалось в связи с полным регрессом основных патологических проявлений заболевания практически у всех больных.
Учитывая, что наибольшие отличия в динамике патологических симптомов наблюдались именно в первые сутки заболевания, мы изучали выраженность кетонурии у детей основной и контрольной групп каждые 3 часа. Была продемонстрирована быстрая положительная динамика в основной группе. Так, уже через 3 часа от начала терапии с использованием Стимола® выраженность кетонурии уменьшилась у 75 % больных, а через 12 часов этот симптом был полностью купирован у 50 % больных. В контрольной группе динамика была значительно меньше. Через 3 часа — практически без изменений, через 12 часов снижение, но не купирование данного показателя достигнуто только у 20 % больных. Динамика выраженности ацетонурии в основной и контрольной группах на протяжении первых суток от начала терапии приведена на рис. 2.
Таким образом, преимуществом включения цитруллина малата в комплексы терапии при ацетонемическом синдроме у детей являлась быстрота купирования основных симптомов заболевания, прежде всего быстрое купирование ацетонурии. Так, через 24 часа от начала терапии у половины больных ацетон в моче уже не выявлялся, у остальных детей удалось добиться снижения выраженности данного симптома. Нами были отмечены хорошая переносимость препарата у всех пациентов и отсутствие побочных эффектов.
Полученные результаты свидетельствуют об эффективности препарата Стимол® в комплексной терапии первичного ацетонемического синдрома в приступный период. Кроме того, с учетом особенностей метаболизма у детей с данным заболеванием и механизмов действия препарата, лечение Стимолом® показано также и в межприступный период весной и осенью по 1/2–1 пакетику в зависимости от возраста 2 раза в день на протяжении 2–3 недель для профилактики рецидива. Все дети контрольной группы выписаны с рекомендациями продлить лечение Стимолом® до 14 дней и в межприступном периоде провести повторный профилактичекий курс лечения Стимолом® на протяжении 14 дней в возрастных дозировках. Дизайн данного исследования не включал наблюдение в катамнезе, что в дальнейшем представляется актуальным. Предварительные результаты совпадают с данными литературы [1, 2], свидетельствующими, что продолжение лечения Стимолом® до 14 дней и повторный курс в межприступном периоде позволяет провести профилактику наступления рецидива. Максимальный срок наблюдения составил 6 месяцев, за это время по поводу повторных ацетонемических кризов дети, получавшие Стимол®, не обращались, в группе контроля — 1 случай рецидива из 10.
Выводы
1. При ацетонемическом синдроме у детей патогенетически обоснованным является включение в комплексы терапии препарата метаболического действия Стимол®.
2. Кетонурия, как один из важных маркеров метаболических нарушений при ацетонемическом синдроме, может быть купирована у половины больных детей в течение первых суток от начала терапии Стимолом®.
3. Об эффективности Стимола® свидетельствует более быстрый регресс основных клинических проявлений заболевания — тошноты, рвоты, анорексии, абдоминального болевого синдрома.
4. Отмечаются хорошая переносимость препарата, отсутствие побочных явлений.
5. Показатели эффективности терапии с использованием Стимола®, скорость наступления терапевтического эффекта и безопасность препарата позволяют рекомендовать Стимол® в комплексной терапии ацетонемического синдрома у детей в кризовый период, а также профилактическое его назначение в межприступном периоде.
Разрешенные продукты
- Супы на овощном отваре из хорошо разваренных круп, из овощей, заправленные яично-молочной смесью, борщ на овощном бульоне.
- Каши (гречневая, овсяная, пшеничная, кукурузная).
- Кролик и индейка разрешаются в рационе первыми, несколько позже вводится говядина и не жирная свинина (не ежедневно), морская рыба до трех раз в неделю, курица — 1 раз в неделю. Из мясных продуктов готовят котлеты, запеканки с овощами, тефтели с рисом, кнели.
- Яйца разрешаются ежедневно до одного в день.
- Творог с невысокой жирностью.
- Соки с мякотью (в разведении с водой), компот из сухофруктов, морс.
- Молоко вначале ограничивают и дают только как добавку к кашам на воде.
- Кефир и йогурты лучше самостоятельного приготовления из домашнего молока. Нельзя йогурты с добавками и искусственными красителями.
- Свежие овощи и фрукты вводят постепенно, не с первой недели. Начинают прием фруктов с термически обработанных (печение яблоки и груши, пюре фруктовое, протертые компоты, кисели, желе). Картофель, морковь и свекла могут присутствовать в супах, разрешается печеная тыква и кабачки.
- Из сладких десертов разрешается варенье, мёд, карамель, мармелад, зефир, но все в ограниченных количествах.
- Напитки — сладкие соки из фруктов и ягод.
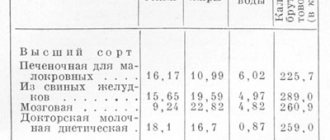
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| баклажаны | 1,2 | 0,1 | 4,5 | 24 |
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| салат айсберг | 0,9 | 0,1 | 1,8 | 14 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
Фрукты | ||||
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Орехи и сухофрукты | ||||
| изюм | 2,9 | 0,6 | 66,0 | 264 |
| инжир сушеный | 3,1 | 0,8 | 57,9 | 257 |
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
Крупы и каши | ||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| перловая крупа | 9,3 | 1,1 | 73,7 | 320 |
| рис | 6,7 | 0,7 | 78,9 | 344 |
Мука и макаронные изделия | ||||
| макароны | 10,4 | 1,1 | 69,7 | 337 |
| лапша | 12,0 | 3,7 | 60,1 | 322 |
| лапша гречневая | 14,7 | 0,9 | 70,5 | 348 |
Кондитерские изделия | ||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| конфеты молочные | 2,7 | 4,3 | 82,3 | 364 |
| конфеты помадные | 2,2 | 4,6 | 83,6 | 369 |
| мармелад фруктово-ягодный | 0,4 | 0,0 | 76,6 | 293 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
Сырье и приправы | ||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
Молочные продукты | ||||
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| ряженка | 2,8 | 4,0 | 4,2 | 67 |
Сыры и творог | ||||
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
Мясные продукты | ||||
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Птица | ||||
| куриная грудка вареная | 29,8 | 1,8 | 0,5 | 137 |
| куриная голень вареная | 27,0 | 5,6 | 0,0 | 158 |
| индейки филе отварное | 25,0 | 1,0 | — | 130 |
Яйца | ||||
| яйца куриные вареные всмятку | 12,8 | 11,6 | 0,8 | 159 |
Рыба и морепродукты | ||||
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| треска | 17,7 | 0,7 | — | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
Напитки безалкогольные | ||||
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
| чай зеленый | 0,0 | 0,0 | 0,0 | — |
Соки и компоты | ||||
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| сливовый сок | 0,8 | 0,0 | 9,6 | 39 |
| томатный сок | 1,1 | 0,2 | 3,8 | 21 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| * данные указаны на 100 г продукта | ||||
Полностью или частично ограниченные продукты
- Концентрированные мясные и рыбные бульоны, холодец, телятина, курица раз в неделю, утка, гусь, печень, селедка, жирная свинина, почки, мозги, колбасные изделия, мясные и рыбные консервы.
- Жирные блюда, рыбий жир, который легче, чем животный, всасывается в кишечнике.
- Пища с добавками, консервантами и красителями.
- Пшено, перловая и ячневая крупы труднее перевариваются и не рекомендованы детям с таким состоянием.
- Из овощей исключаются помидоры, щавель, цветная капуста, петрушка, ревень, шпинат, содержащие большое количество мочевой кислоты, а также все бобовые (фасоль, чечевица, бобы, горох, соя) и белокочанная капуста, усиливающие газообразование, и овощи, раздражающие слизистую ЖКТ (лук, чеснок).
- Майонез, кетчуп, аджика, консервированные овощи, томатные и грибные соусы ввиду содержания уксуса и консервантов.
- Сметана, жирное молоко и творог.
- Кислые фрукты (апельсины, киви), фрукты с высоким содержанием калия (бананы, абрикосы, курага, арбузы, дыни), поскольку калий замедляет выведение кетокислот с мочой.
- Шоколадные сладости, какао, слоеное тесто, сдоба, свежий хлеб.
- Квас, сладкие газированные напитки.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| овощи консервированные | 1,5 | 0,2 | 5,5 | 30 |
| брюква | 1,2 | 0,1 | 7,7 | 37 |
| горох | 6,0 | 0,0 | 9,0 | 60 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| нут | 19,0 | 6,0 | 61,0 | 364 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| фасоль | 7,8 | 0,5 | 21,5 | 123 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Фрукты | ||||
| апельсины | 0,9 | 0,2 | 8,1 | 36 |
| бананы | 1,5 | 0,2 | 21,8 | 95 |
Грибы | ||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
| грибы маринованные | 2,2 | 0,4 | 0,0 | 20 |
Орехи и сухофрукты | ||||
| орехи | 15,0 | 40,0 | 20,0 | 500 |
| миндаль | 18,6 | 57,7 | 16,2 | 645 |
Снэки | ||||
| чипсы картофельные | 5,5 | 30,0 | 53,0 | 520 |
Хлебобулочные изделия | ||||
| булочки сдобные | 7,9 | 9,4 | 55,5 | 339 |
| хлеб ржаной | 6,6 | 1,2 | 34,2 | 165 |
Кондитерские изделия | ||||
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
| тесто песочное | 6,5 | 21,6 | 49,9 | 403 |
Мороженое | ||||
| мороженое | 3,7 | 6,9 | 22,1 | 189 |
Шоколад | ||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы | ||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| кетчуп | 1,8 | 1,0 | 22,2 | 93 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
Молочные продукты | ||||
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| сливки 35% (жирные) | 2,5 | 35,0 | 3,0 | 337 |
| сливки взбитые | 3,2 | 22,2 | 12,5 | 257 |
Мясные продукты | ||||
| свинина жирная | 11,4 | 49,3 | 0,0 | 489 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| бекон | 23,0 | 45,0 | 0,0 | 500 |
Колбасные изделия | ||||
| колбаса с/копченая | 9,9 | 63,2 | 0,3 | 608 |
Птица | ||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты | ||||
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| икра лососевая зернистая | 32,0 | 15,0 | 0,0 | 263 |
| лосось | 19,8 | 6,3 | 0,0 | 142 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
| семга | 21,6 | 6,0 | — | 140 |
| форель | 19,2 | 2,1 | — | 97 |
Масла и жиры | ||||
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло оливковое | 0,0 | 99,8 | 0,0 | 898 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки алкогольные | ||||
| водка | 0,0 | 0,0 | 0,1 | 235 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
Напитки безалкогольные | ||||
| вода содовая | 0,0 | 0,0 | 0,0 | — |
| кола | 0,0 | 0,0 | 10,4 | 42 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
| * данные указаны на 100 г продукта | ||||
Меню для детей с ацетонемическим синдромом (Режим питания)
При разработке меню нужно учитывать вкусы ребенка, также можно заметить от каких продуктов ему хуже, тогда их строго ограничивают. Убирать жиры из рациона совсем нельзя, их необходимо ограничивать и на две трети заменить подсолнечным, оливковым, кукурузным маслом, и давать их с салатами или отварным картофелем. Жиры можно давать в сочетании с углеводами. То есть, масло с кашей или овощным рагу, сметану — в овощной суп, жареные котлеты с крупяными гарнирами.
Трудноперевариваемые жиры (свиной, бараний, утиный, пирожные и торты) должны быть полностью исключены. Следует резко ограничить мясо молодых животных и птиц, субпродукты, щавель, ревень, помидоры, апельсины и бананы. Предпочтение отдается растительно-молочной пище и кашам. Для нормализации обмена веществ хорошо вводить творог, рыбу и овсяную кашу.
Умеренное использование специй (укроп, льняное семя имбирь, кориандр), которые вводятся для стимуляции дозревания несовершенной ферментной системы.
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
| Завтрак |
|
| Второй завтрак |
|
| Обед |
|
| Полдник |
|
| Ужин |
|
| На ночь |
|
Рецепты
Диета при ацетоне у детей преимущественно растительно-молочная, поэтому завтрак состоит из каш, сваренных на воде или с добавлением молока. Также можно давать ребенку творог или готовить омлеты. Первые блюда — чаще прозрачные, ненаваристые супы (овощные или крупяные).
Рыбным блюдам стоит отдать предпочтение и готовить их 3 раза в неделю. Это может быть рыба, запеченная, рыбные паровые или запеченные котлеты, кнели, тушеная рыба с овощами. Можно не полениться и порадовать ребенка полезными десертами, тем более, что углеводы не ограничиваются: фруктовые и ягодные муссы, морковные и тыквенные запеканки с медом и сухофруктами, самбук, фруктово-ягодные суфле.
Первые блюда
Суп рисовый с морковью
Овощной бульон, рис, морковь, сливочное масло.
Рис и морковь разварить и протереть. Соединить с овощным отваром, посолить и добавить масло.
Вторые блюда
Запеканка из индейки и кабачков
Мясо индейки, масло растительное, молоко, мука, кабачки, яйцо, соль.
Отварное мясо пропустить через мясорубку, добавить молочный соус и взбитое яйцо. Фарш перемешать с натертыми кабачками, посолить. Уложить на противень, сверху залить соусом и запечь.
Десерты
Творожное суфле
Творог перетереть, добавить молоко, сметану, желток и манную крупу. Все взбить в миксере и в конце в массу ввести взбитые белки. Творожную массу в форме варят на пару.
Основные правила диеты при ацетоне
Диета при ацетоне в моче у детей предполагает придерживаться следующих правил питания:
- кушать через каждые 3 часа, маленькими порциями;
- последний прием пищи при соблюдении диеты — 19:00;
- перед сном рекомендуется выпить стакан обезжиренного молока или кефира;
- при диете рекомендуется употреблять блюда исключительно в вареном, тушеном, паровом и печеном виде;
- мясо и рыбу предпочтительнее употреблять в виде тефтелей, котлет и фрикаделек;
- при соблюдении диеты, в каждом приеме пищи в обязательном порядке должны присутствовать овощи, богатые клетчаткой (авокадо, спаржа, брокколи, капуста и свекла).
В нижеследующем пункте рассмотрим, каковыми должны быть продукты для лечения ацетона у детей, а какие в период диеты строго-настрого запрещены.
Что можно, а что нельзя есть?
Список разрешенных продуктов для диеты при ацетоне у детей выглядит следующим образом:
- говяжье, кроличье и индюшачье мясо;
- морская рыба (сельдь, форель, лосось);
- овощные супы;
- свекла, морковка, огурцы, кабачки, лук, капуста, редис, листья салата;
- зелень;
- гречневая, овсяная, рисовая и кукурузная каши;
- сухари;
- желе, мармелад, карамель;
- груши, яблоки, виноград, персики, абрикосы;
- вишня, черешня;
- нежирные молоко, кефир, ряженка, творог, брынза;
- компоты из сухофруктов, морсы из ягод, фруктовые соки с мякотью и зеленый чай.
При диете с целью лечения, следует свести к минимуму такие продукты, как:
Как избежать ожирения и вернуть эрекцию в любом возрасте?
- консервы;
- соленая рыба, икра, морепродукты;
- цветная капуста, томаты, бобовые;
- макаронные изделия;
- кексы и бисквиты;
- бананы, киви, мандарины;
- финики, инжир;
- сметана и сыр.
При соблюдении диеты с целью лечения вышеуказанного заболевания, в обязательном порядке исключите из меню следующие продукты:
- жирные мясные супы;
- телятина, курятина;
- копчености, маринады;
- грибы, баклажаны, сладкий перец;
- щавель, шпинат;
- кетчуп, аджика, майонез;
- изделия из сдобного и слоеного теста;
- чипсы;
- кондитерские изделия;
- крем;
- жирные виды творога, йогурта и сыра;
- кислые фрукты (цитрусовые, крыжовник, слива, персики, клубника);
- отвар шиповника;
- черный чай, кофе;
- газированные и алкогольные напитки.
Для детей
Ацетонемический синдром и запах ацетона изо рта — это не болезнь, а констатация факта, что в организме исчерпались запасы глюкозы. Поэтому единственный метод лечения — сладкое питье. В тяжелом состоянии и при частой рвоте не удается напоить ребенка и состояние его ухудшается. В таких случаях предлагают госпитализацию и делают внутривенно раствор глюкозы. При легких кризах и среднетяжелых («+» или «++») ребенка лечат на дому. Помните, что рвоту нужно купировать как можно быстрее, потому что она ведет к обезвоживанию, ослабляет иммунитет и вызывает нарастание кетоновых тел.
При ацетоне у детей Комаровский рекомендует давать таблетки глюкозы или фруктозу (ее добавляют в кипяченую воду). При болезни, нагрузках и стрессе нужно при первых признаках давать сладкое питье.
Первые 12 часов при развившемся кризе назначается голод и каждые минут 15 нужно поить ребенка щелочной минеральной водой без газа (Боржоми, Ессентуки), 1-2% раствором пищевой соды, чередуя со сладким чаем с лимоном, глюкозой из ампул. Помогут также Регидрон, Орсоль, Хумана электролит, которые восстанавливают электролитный состав крови и содержат глюкозу, поэтому дополнительно ее вводить не нужно.
Хороший эффект дает очистительная клизма с содой (1 чайная ложка на стакан воды), способная нейтрализовать в кишечнике кетоновые тела. Помимо этих рекомендаций Комаровский советует давать ребенку препарат Никотинамид, регулирующий обмен глюкозы. Принимать в дозе 5 мг на кг веса ребенка трижды в день (в 1 мл 5% раствора содержится 50 мг). Проявления ацетонемического криза на 2-3 день начинают стихать.
Мерами профилактики этих состояний является ограничение животных жиров и жирной пищи. Ребенку нежелательно долгое время находится на солнце, нужно ограждать его от негативных эмоций. Важное значение имеют умеренные физические нагрузки, пребывание на воздухе и водные процедуры. Обычно этот синдром проходит к 10 годам или раньше. Тем не менее, дети, страдающие ацетонемическим синдромом, должны наблюдаться эндокринологом и периодически исследоваться на уровень сахара крови.
Чем поить?
Много фруктозы содержится в высушенных плодах винограда – изюме. Следует залить одним стаканом кипятка столовую ложку изюма, настоять 15-20 минут и напоить ребенка.
Чтобы предотвратить появление ацетона, всегда давайте крохе сладкое питье, особенно после эмоционального потрясения или стресса, физической нагрузки или в период болезни.
Лучше всего подойдет компот из сухофруктов или сладкий чай
Важно, чтобы напитки были теплыми и сладкими, так они будут быстрее усваиваться из желудочно-кишечного тракта и, следовательно, быстрее восстанавливать нормальный уровень глюкозы в крови
Вместо сахара доктор Комаровский советует использовать фруктозу. Метаболизм фруктозы происходит в организме значительно быстрее, чем сахарозы, при ее расщеплении уровень глюкозы в крови повышается равномерно, без резкого скачка и последующего спада.
Если ребенок становится вялым, жалуется на боль в животе, головокружение, особенно после активных игр, вы можете предотвратить появление рвоты. Быстро пополнить истощенные запасы энергии поможет глюкоза в ампулах. Лучше, если это будет концентрированная 40 % глюкоза, особенно если уже началась рвота.
За рамками экстренной ситуации для борьбы с ацетоном в моче подойдут растворы с меньшим содержанием глюкозы и таблетированные формы.
Чтобы нейтрализовать уже образовавшиеся кетоновые тела, следует давать ребенку щелочное питье. Для этой цели подойдут: минеральная вода без газа, «Регидрон» или «БиоГайя Орс».
Но приоритет все-таки стоит отдавать глюкозе и сладким напиткам, с помощью которых можно устранить первопричину синдрома.
Основные правила питьевого режима:
- любая жидкость должна быть теплой, это ускорит ее всасывание;
- давать пить в небольшом количестве и часто, по 5-10 мл каждые 5-15 минут;
- общее количество глюкозы в сутки должно быть 5 мг на 1 кг веса.
Вместе со сладким напитком дайте малышу таблетку или раствор из ампулы никотинамида (витамина PP).
Общий объем всей потребляемой крохой жидкости за сутки должен составлять 120 мл на 1 кг веса. Когда не удается напоить ребенка даже с ложки, капайте раствор глюкозы в рот с пипетки или из шприца без иглы.
- Определите уровень ацетона в моче лакмусовой полоской. Если результат от 0,5 до 1,5 ммоль/л (один плюс), это соответствует легкой стадии, и с ситуацией вы можете справиться самостоятельно.
- Когда показатель ацетона два плюса, что соответствует 2-5 ммоль/л, но при этом ребенок пьет, и состояние его не ухудшается, вы еще можете остаться дома, продолжая наблюдение.
- Но когда состояние малыша ухудшается, а в моче обнаруживается больше 5 ммоль/л (три плюса) ацетона, не тяните – бегом к врачу!
Отзывы и результаты
- «… Я знаю, что это такое — не раз было у ребенка. Последний раз из-за жирной пищи (несколько дней ел сало). Я уже знаю, что нужно делать. При повышенном ацетоне сразу боржоми или содовый растворчик, глюкозу из ампул, клизмы с энтеросгелем. По моему опыту хорошо выводит ацетон Энтеросгель, поэтому, как только чувствую запах ацетона, даю по чайной ложке 3 раза в день. Потом переходим на супы (на воде и без масла), картошку и каши. Только с четвертого дня немного мяса и фрукты. На диете сидели 2,5 месяца»;
- «… Был ацетон в моче и токсикоз сильный. Не могла ничего есть и пить — все вылетало обратно. В результате за месяц сбросила 9 кг. Становилось все хуже, поэтому направили в стационар, капали глюкозу. Лежала 4 дня и все дни капали. После первой капельницы я поела! С каждым днем ацетон уменьшался. Дома придерживалась диеты — овощи, вареное мясо, каши. Стала чувствовать себя гораздо лучше. Моя знакомая не доводила себя до какого состояния — старалась много пить, и не ела жирного, у нее прошло все без лечения»;
- «… У ребенка ацетон появился после ангины. Лечились дома: Регидрон, Боржоми, чай, отвар кураги и изюма. В сутки давала 2 л (поила и ночью, каждые 40 минут). Делала содовые микроклизмы каждые 3 часа. На второй день уже рвоты не было и ели пшеничные сухарики с рисовым отваром, на 3-й день была уже рисовая каша с изюмом, потом уже кефир и мясо. Месяц были на диете — пришлось готовить диетическое питание отдельно для ребенка. Готовила все в пароварке и тщательно продумывала рацион. Восстановилась дочка на диете быстро, аппетит сейчас хороший».
Причины ацетонемии у детей
При кетоацидозе у ребенка нарушаются обменные процессы в организме. Заболевание возникает из-за повышенного количества кетоновых тел в моче и крови малыша. Если в его организме мало глюкозы (которая должна поступать из медленных углеводов), то энергия берется из жиров. А расходование последних вызывает истощение белков. Вследствие переработки жира и возникают кетоновые тела.
Главные симптомы ацетонемии – рвота, повышенная температура и понос. Обязательно характеризует болезнь выраженный запах ацетона из мочи и рвоты малыша. Также запах может исходить из тела ребенка.
Определить уровень ацетона в моче у детей можно в домашних условиях. Для этого используйте специальные тесты (лакмусовые полоски, которые меняют цвет). Погрузите полоску в емкость с анализами вашего ребенка. Затем приложите лакмусовую полоску к специальной цветной шкале. В последующих описаниях инструкции будет указано, каким образом полученный цвет характеризует уровень ацетона в моче.
Основные причины возникновения кетоацидоза у ребенка:
- Несбалансированное или неправильное питание.
- Частое истерическое поведение и затяжной плач.
- Слишком большая физическая активность ребенка.
- Инфекционные заболевания, которые сопровождаются повышенной температурой.
Повышение ацетона может быть вызвано различными факторами: погрешностями в питании, перееданием, употреблением чересчур жирной пищи либо большого количества продуктов с содержанием искусственных красителей.
Некоторые врачи склонны считать ацетонемический синдром у детей дошкольного, а также младшего школьного возраста не заболеванием, а особым физиологическим состоянием, которое вызывается голоданием, переутомлением либо отравлением. Чаще всего увеличение концентрации ацетона в крови ребенка вызывается кишечной инфекцией.
Типичные признаки повышенного ацетона – рвота, диарея, повышенная температура. Но основной, самый главный симптом, возникающий при повышенном ацетоне, — это исходящий от ребенка характерный запах ацетона. Если вы почувствуете такой запах от малыша, вы должны незамедлительно обратиться к педиатру, чтобы врач смог определить причину его появления.
Если специалист выявит наличие у ребенка какого-либо заболевания, он назначит ему соответствующее лечение. Если же специалист решит, что причиной запаха стало физиологическое состояние ребенка, малышу достаточно будет придерживаться определенной диеты.
Продукты, которые должны присутствовать в рационе ребенка при ацетонемическом синдроме:
- минеральная вода, компот из сухофруктов;
- только приготовленные на пару либо вареные блюда;
- овощные супы;
- крупяные каши;
- запеченные в духовке яблоки;
- картофельное пюре;
- галеты;
- обильное питье.