Менопауза является физиологическим процессом, связанным с увеличением недостаточности гормонов гипоталамо-гипофизарно-яичниковой оси системы. Пул фолликулов яичников, способных синтезировать женские половые гормоны, постепенно истощается. В ответ на последовательность эндокринных изменений, происходящих во время пременопаузы, перименопаузы и постменопаузы, появляются системные соматические и эмоциональные расстройства. Кожа является органом-мишенью для половых гормонов. У женщин на трофику и внешний вид кожи наиболее существенное влияние оказывают женские половые гормоны: эстроген и прогестерон. Тем не менее, этот обзор также подчеркивает влияние других гормонов на кожу и подкожную жировую клетчатку.
Во время менопаузы низкая концентрация эстрогена отвечает за повышенную проницаемость сосудов и снижение сосудистого тонуса, которые приводят к нарушению микроциркуляции и являются важными факторами, предрасполагающими к развитию целлюлита. Влияние дефицита эстрогенов на соединительную ткань кожи включает в себя снижение продукции и местного содержания коллагена I и III типа и эластина, что также способствует развитию целлюлита.
В данной статье представлены методы диагностики и клинические типы целлюлита, а также основные инструментальные и мануальные процедуры, используемые для лечения целлюлита. Мы рассмотрели применение препаратов, содержащих ингредиенты, которые помогают улучшить метаболизм подкожной жировой ткани, повышают циркуляцию крови и лимфы, применяются в косметологии и эстетической медицине. Кроме того, мы приводим множество мнений относительно эффективности представленных здесь методов лечения.
Ключевые слова: менопауза, целлюлит, гормоны, микроциркуляция, эстроген(ы)
Период менопаузы – это, как правило, длительный процесс, сопровождаемый бурными гормональными изменениями, которые проявляются соматическими системными нарушениями и лабильностью эмоциональной сферы. Пул граафовых фолликулов, ответственных за продукцию женских половых гормонов, приходит к истощению. Гормональный дефицит может привести к развитию многочисленных дерматозов и, возможно, увеличить уже существующие проявления. Часто возникающие кожные дефекты являются следствием этих нарушений, поэтому появляется обесцвечивание кожи, гирсутизм или целлюлит. Правильно подобранная терапия способна улучшить внешний вид кожи и, следовательно, повысить качество жизни женщин в период менопаузы.
Определение целлюлита
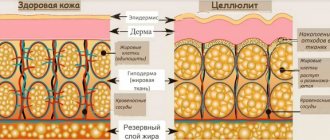
Определение понятия целлюлита впервые было озвучено французскими врачами в 1922 году [1]. С медицинской точки зрения, это фиброзные и отечные изменения в подкожном слое, липодистрофия или отек, фиброзное перерождение соединительной ткани [2]. При этом заболевании из-за нарушения микроциркуляции происходят дегенеративные изменения соединительной ткани. Целлюлит чаще рассматривается как заболевание, так как определение ВОЗ показывает, что оно все чаще и чаще негативно влияет на психическое состояние женщин и мужчин [3].
Миф
Нет такого заболевания – «целлюлит», так что и к врачам обращаться не нужно.
ПРАВДА
На самом деле заболевание под названием «целлюлит» есть, но к косметическому дефекту с «апельсиновой корочкой» оно отношения не имеет. Целлюлитом в дерматологии называется острое гнойное воспаление подкожной клетчатки (вообще суффикс «-ит» обычно указывает именно на воспалительный характер заболевания!), вызываемое бактериальной инфекцией. Основной возбудитель так называемого медицинского целлюлита – стрептококки, реже стафилококки.
Кстати, такой целлюлит в западной литературе пишется по-латыни: cellulitis. А вот термином cellulite (собственно, тот целлюлит, о котором чаще всего и идет речь в косметологии) обозначают характерное для большинства женщин изменение структуры подкожной жировой клетчатки – гиноидную липодистрофию (ГЛД). Путаница с терминами возникла в 1973 году, когда в журнале «Вог» была опубликована рекламная статья одной из косметологических клиник, настоятельно рекомендовавшей избавиться от бугров и впадин, вызванных «целлюлитом».
Этиология целлюлита
Ключевой причиной целлюлита считается гормональный дисбаланс, а точнее — слишком высокая концентрация эстрогенов по сравнению с прогестероном, то есть относительный гиперэстрогенизм [4]. Такая гормональная ситуация может возникать физиологически в период беременности, полового созревания, менопаузы, а также при приеме системных гормональных контрацептивов или в ходе заместительной гормональной терапии. Развитие целлюлита в значительной степени происходит под влиянием двух процессов, постоянно протекающих в жировых клетках — липогенеза и липолиза.
В жировой ткани, состоящей из адипоцитов, происходит синтез и распад жира. Липогенез поддерживает аккреционный рост жировой ткани, а липолиз является метаболическим процессом, который вызывает разложение накопленного жира. На оба этих процесса оказывают влияние экзогенные и эндогенные факторы. В профилактике целлюлита важно поддерживать баланс между обоими процессами. Местная терапия направлена на изменение метаболизма адипоцитов и должна ограничивать липогенез и активировать липолиз.
Липолиз представляет собой процесс разрушения, дезинтеграции и снижения накопления липидов в клетках жировой ткани и мышцах, происходящий с участием липазы. Эндогенные факторы, регулирующие липолиз, включают такие гормоны и нейромедиаторы, как адреналин и норадреналин (обладает более слабым действием, чем адреналин), эстрадиол и тестостерон, адренокортикотропный гормон (АКТГ), гормон роста, тиреотропин (ТТГ, тиреотропный гормон), лептин, антидиуретический гормон и глюкагон. Адреналин соединяется с рецепторами на поверхности β3 адипоцитов, активирует Gбелок, который возбуждает аденилатциклазу, и в конечном итоге увеличивает концентрацию циклического АМФ (цАМФ). Протеинкиназа, активируемая цАМФ, стимулирует гормон-чувствительную липазу, вызывающую распад накопленных липидов.
Липаза нейтрального жира (известная как деснутрин) гидролизует триглицериды (ТГ) в диглицериды, а гормон-чувствительная липаза разлагает диглицериды до моноглицеридов [5]. Глицерин и свободные жирные кислоты являются конечными продуктами липолиза (свободных жирных кислот) и служат источником энергии для клеток.
Инсулин, подавляющий активнось циклазы, — это гормон, блокирующий процесс липолиза и стимулирующий активность липопротеинлипазы (LPL), ответственной за синтез липидов и захват свободных жирных кислот. Процесс липогенеза также зависит от SREBP-1 — фактора транскрипции, экспрессия которого увеличивается инсулином. По этой причине низкая концентрация этого гормона может поддерживать процесс липолиза [6].
Согласно теории адипоцитарности рецепторов, альфа-рецепторы усиливают липогенез, однако бета-рецепторы поддерживают липолиз. Адреналин, являющийся катехоламином, поступает в основном из медуллярного слоя надпочечников и волокон симпатической нервной системы, а стимуляция жировых клеток с помощью альфа- и бета-адренорецепторов является одной из его функций. Следствием его действия является влияние на оба типа рецепторов. Количество бета-адренергических рецепторов снижается под воздействием таких факторов, как возраст, в результате в ответ на действие альфа-рецепторов увеличивается количество жировой ткани. Это может быть причиной накопления жировой ткани у женщин в менопаузе. Такое соотношение вызывает потенциальный нежелательный эффект антицеллюлитной терапии [7].
Катехоламины с помощью бета-рецепторов ускоряют процесс метаболизма, при этом углеводы и жиры расходуются экономно [8]. Следствием пониженного содержания эстрогенов в менопаузе является расстройство баланса между норадреналином, дофамином, серотонином или эндорфинами. Увеличение секреции нейроэндокринных желез в период менопаузы может быть результатом стресса. Повышение секреции норадреналина свидетельствует об отсутствии стабильного функционирования автономной нервной системы. В этот период увеличение продукции кортизола связано с климаксом и в то же время с большой концентрацией адреналина и норадреналина [9].
В основном эстрогены — это гормоны, ответственные за развитие целлюлита, так как именно они отвечают за организацию жировой ткани. У женщин продукция жировой ткани не зависит от количества съеденной пищи. Развитие жировой ткани зависит от местного воздействия гормонов. Ароматаза, активность которой повышается в период климакса, влияет на дефицит овариальных эстрогенов [10], а также на метаболизм липидов и глюкозы. Этот процесс приводит к увеличению адипоцитов, которые под воздействием давления на кровеносные и лимфатические сосуды вызывает рост локального давления, усиливает нагрузку на стенку сосудов, а также влияют на микроциркуляцию. Нехватка половых гормонов в период менопаузы оказывает негативное воздействие на сосудистую систему [8]. Было доказано, что существует тесная взаимосвязь между нарушениями венозного кровообращения и патологическими изменениями в жировой ткани [3].
Группа ядерных рецепторов PPARвлияет на метаболизм жировой ткани. Данные рецепторы являются одним из трех видов гамма-рецепторов PPAR, которые влияют на созревание и диверсификацию адипоцитов. Они стимулируют накопление липидов и усиливают синтез адипонектина [6]. Альфа-рецепторы PPAR- это рецепторы второго типа, которые влияют на бета-окисление свободных жирных кислот и служат регуляторами липогенеза [11]. Рецепторы, активирующие пролиферацию клеточных пероксисом PPARвлияют на процесс липолиза посредством ретинолевой кислоты и конъюгированной линолевой кислоты (CLA) [2]. Эстрогены активируют действие адренергических рецепторов типа α и поддерживают накопление жировой ткани в области бедер, тазобедренных суставов и таза, а также оказывают влияние на расширение и увеличение проницаемости кровеносных сосудов. Это приводит к появлению микроэмболов и микроотеков. Эстрогены препятствуют процессу липолиза и способствуют липогенезу. Они влияют на повышенное количество глюкозаминогликанов (ГАГ), которые способствуют ухудшению микроциркуляции (накапливающаяся в межклеточном пространстве жидкость вызывает отек, который является причиной нарушения микроциркуляции).
Прогестерон оказывает расслабляющее действие на волокна гладкой мускулатуры и может привести к появлению веностаза, вызывая неблагоприятные морфологические и функциональные изменения [3]. Нарушения микроциркуляции могут вызвать локальное повышение давления и поддерживать повышенную проницаемость вен, что способствует медленному кровотоку и увеличивает вязкость крови, приводя к образованию лейкоцитарной ловушки. В отдельные периоды менопаузы на развитие целлюлита кроме эстрогена оказывают влияние другие гормоны, такие как прогестерон, гормон роста, мелатонин, дегидроэпиандростерон, андрогены или инсулин, которые могут дополнительно повлечь за собой изменения, связанные с неправильной трансформацией жиров и карбогидратов.
В пременопаузе, несмотря на понижение концентрации эстрадиола в плазме крови и лютеиновую недостаточность, вызванную более редкими овуляциями, может возникнуть состояние, напоминающее гиперэстрогению, а это создает условия для развития жирового целлюлита наряду с тенденцией к отекам.
Другое дело — это сильно выраженный дефицит эстрогенов в постменопаузе, поскольку он поддерживает периферическую продукцию андрогенов, что может привести к появлению относительной гиперандрогении у женщин пожилого возраста [12], что может повлиять на изменение расположения жировой ткани: уменьшение ее содержания в типичных для женщин местах и развитие в области живота и туловища, что приводит к появлению андроидального (висцерального) строения туловища [13]. С возрастом вследствие снижения стимуляции эстрогенами ухудшается кровоснабжение кожи, подавляя функцию фибробластов, нарушая нормальный синтез волокон коллагена и уменьшая количество эластических волокон. Под кожей могут появиться заметные на ощупь неровности — конгломераты в отечной соединительной ткани, подчеркнутые отсутствием эластичности кожи. Такие изменения характерны для целлюлита.
Среди факторов, предрасполагающих к развитию целлюлита, помимо непосредственного влияния гормональных нарушений, следует отметить, главным образом, генетические факторы. Существуют семейные тенденции к неправильному отложению жировой ткани и ее характерной организации при одновременно неразвитой мышечной массе. Плохие привычки питания являются другими, негормональными факторами риска развития целлюлита. Повышенное потребление углеводов и жиров поддерживает гиперинсулинемию, что, среди прочего, интенсифицирует процесс липогенеза и является одним из решающих этиологических факторов. Плохо сбалансированная диета с большим количеством консервантов и соли в пище поддерживает сохранение жидкости, что приводит к появлению отеков. Другими факторами являются низкая физическая активность и малоподвижный образ жизни, которые нарушают нормальную микроциркуляцию и поддерживают накопление жировой ткани.
Никотин и многие другие вещества, содержащиеся в сигаретном дыме, вызывают сужение кровеносных сосудов, что приводит к тканевой гипоксии. Через некоторое время ослабление сосудов и улучшение условий окисления приводит к воздействию активных форм кислорода на процесс гипоксии — реоксигинации.
Периферические вазодилятаторы, которые используются при лечении артериальной гипертензии, могут оказать влияние на развитие целлюлита: бета-блокаторы, антигистаминные препараты и экзогенные эстрогены [4].
Неправильно выбранные одежда и обувь, особенно ношение тесно облегающей одежды, определенно нарушает венозный отток. Кроме того, туфли на высоком каблуке посредством негативного влияния на мышцы голени нарушают хорошую осанку и ослабляют функцию мышечного насоса голеней при перемещении венозной крови к сердцу.
Для профилактики целлюлита очень важно обратить внимание на все факторы, предрасполагающие к его формированию. Некоторые факторы оказывают существенное влияние на развитие целлюлита, как, например, генетические факторы, и находятся вне зоны любого возможного изменения, поэтому имеет смысл сосредоточиться на устранении факторов, на которые мы можем оказать реальное влияние: изменение неподходящей диеты или ведение более активного образа жизни.
1.Общие сведения
Во избежание разночтений следует прежде всего обратить внимание на само слово «целлюлит», которое является многозначным и контекстно-зависимым. Термин образован от латинского «cellula», – клетка; суффикс «-ит», согласно принятым в медицине канонам, должен обозначать воспалительный процесс. Действительно, целлюлит в общеклиническом контексте – это флегмонозное воспаление мягкой клетчатки, состояние тяжелое и чреватое жизнеугрожающими осложнениями.
Однако целлюлитом называют также дегенеративно-дистрофические изменения в подкожной адипозной (жировой) соединительной ткани, которые внешне на эпидермисе проявляются широко известным «синдромом апельсиновой корки».
В английском языке для обозначения двух этих явлений, – столь различных по сути, клинике, динамике, – употребляются два однокоренных, но орфографически и фонетически разных термина: сугубо медицинский «cellulitis» и производный неологизм «cellulite». Второе слово стало появляться более ста лет назад в рекламных проспектах европейских спа-курортов и косметологических центров, а затем, во второй половине ХХ века, неожиданно обрело новую жизнь и распространилось повсеместно – благодаря, опять же, рекламе косметологических, дерматологических и эстетико-медицинских услуг. В русском языке существует единственный термин «целлюлит», что порой и становится источником терминологической путаницы для неспециалистов.
Ниже речь пойдет не о воспалении, а о липодистрофии, т.е. о процессе вырождения подкожной жировой клетчатки, который сопровождается снижением ее биофизических характеристик и специфическими изменениями внешнего вида вышерасположенного кожного покрова.
Социально-психологические аспекты липодистрофического целлюлита столь же неоднозначны, сколь и сам термин. Так, нередко можно встретить суждения о том, что целлюлит-де является «придуманной болезнью», продуктом рекламных технологий и ничем больше; что никогда прежде это естественное возрастное явление, в той или иной степени наблюдаемое практически у любой женщины (а именно женщины составляют абсолютное большинство пациентов, обращающихся по поводу липодистрофии), медициной не рассматривалось как патология и, соответственно, не требовало какого-либо специального изучения, вмешательства, лечения.
Однако при более объективном подходе приходится признать, что проблема не просто существует, но и имеет достаточно серьезное медико-социальное значение.
Во-первых, липодистрофия, как показано ниже, нередко носит не инволюционный, а явно патологический характер, будучи проявлением (иногда – единственным доклиническим симптомом) латентно развивающихся нарушений в работе внутренних органов. Во-вторых и главных, целлюлит преимущественно поражает наиболее привлекательные, собственно женственные участки, где по гиноидному типу преобладает подкожная клетчатка, – бедра, ягодицы, низ живота и т.д., – тем самым грубо нарушая эстетику женского тела. В результате драматически снижается качество жизни, поскольку подрывается самооценка и самовосприятие, развиваются психологические расстройства депрессивно-невротического регистра, комплексы неполноценности, сексуальные дисфункции.
В силу сказанного, сегодня липодистрофический целлюлит, его этиопатогенез, возможные способы профилактики и коррекции находятся в центре внимания дерматологии, эстетической и антивозрастной медицины, а также ряда других специальных дисциплин, где этот широко распространенный феномен рассматривается в сугубо клиническом аспекте.
Обязательно для ознакомления! Помощь в лечении и госпитализации!
Клинические признаки целлюлита
Клиническими признаками целлюлита является узелковое, неравномерное формирование поверхности кожи. С медицинской точки зрения структура целлюлитной ткани отличается от жировой ткани, прежде всего, увеличением числа и гипертрофией адипоцитов и нарушением пропорции между насыщенными и ненасыщенными жирными кислотами, включенными в эти клетки, к сожалению, в пользу насыщенных жирных кислот [7].
Что касается характеристики обоих полов, различия, связанные со структурой подкожной жировой ткани, вызывают появление липодистрофии в основном у женщин, а у мужчин исключительно в патологических состояниях и при применении антиандрогенной терапии (например, при лечении рака предстательной железы). Целлюлит у мужчин локализуется в области шеи и живота [7].
У женщин целлюлит чаще появляется в области бедер, живота и ягодиц, т. е. в местах, которые имеют много рецепторов, ответственных за липогенез [2].
До сих пор никто не сумел доказать связь между целлюлитом и ожирением, так как целлюлит появляется также у стройных и активных людей.
Можно выделить три основные клинические типа целлюлита:
• жировой – чрезмерное развитие жировой ткани;
• лимфатический — переходный, интенсивно появляющийся в основном до менструации;
• мнимый — появляется из-за ослабленного натяжения ягодичной мышцы, хорошо виден на задней части бедер; это состояние можно улучшить путем выполнения правильных упражнений [14].
Вследствие характера изменений кожи целлюлит можно разделить на:
• твердый тип (у женщин, занимающихся спортом, когда характерны прочные связи между соседними клетками в коже и хорошо развитая мускулатура);
• тонкая форма (у женщин перименопаузального возраста, появляется после сидения на диете; характерна податливость мышц, слабо натянутая и свободная кожа);
• отечная форма (наиболее тяжелая форма, появляется у женщин с тяжелыми заболеваниями сердечно-сосудистой системы) [2].
Причины появления целлюлита
По данным медицинской статистики, в 80–95 % случаев от «апельсиновой корки» страдают женщины. Проявления целлюлита у мужчин встречаются крайне редко. Причина в том, что патологические изменения в жировой ткани развиваются под воздействием женских половых гормонов — эстрогенов.
Основные факторы нарушения липидного обмена:
- повышенный уровень эстрогенов в крови, который может быть вызван заболеваниями органов репродуктивной системы;
- эндокринные нарушения, дисфункция щитовидной железы;
- генетическая предрасположенность;
- нарушение белкового обмена, снижение уровня альбумина;
- малоподвижный образ жизни;
- неправильное питание;
- лишний вес;
- хроническая усталость, стрессы и т. д.
Диагностика целлюлита
Диагноз целлюлита устанавливается косметологом или дерматологом. Основной метод диагностики целлюлита — это медицинский осмотр с пальпацией и визуальной оценкой. Существуют многие шкалы для оценки целлюлита (таблица I). Наиболее часто используется шкала Нюрнбергера-Мюллера. Фотонумерическая шкала DorisMaria Hexselпо оценке интенсивности целлюлита, разработанная в 2009 году – более новая и считается более точной (таблица II). Для оценки данной проблемы, основываясь на фотографиях 55 пациентов с целлюлитом, были выделены пять ключевых аспектов.
Taблица I.
Фотонумерическая шкала интенсификации целлюлита
| Клинические морфологические признаки прогрессирования целлюлита | Результат |
| 1. Количество видимых утолщений | 0 = отсутствие утолщений 1 = малое число; 1-4 видимых утолщений 2 = среднее число; 5-9 видимых утолщений 3 = высокое число; свыше 10 заметных утолщений |
| 2. Глубина утолщений | 0 – нет изменений 1 – поверхностные изменения 2 – изменения средней глубины 3 – глубокие изменения |
| 3. Различные морфологические модели поверхностных изменений кожи | 0 – нет пострадавших участков 1 – «апельсиновая корка» 2 – вид «прессованного творога» 3 – эффект «матраса» |
| 4. Степень разрыхления и релаксации кожи | 0 – отсутствие видимых изменений или складчатости кожи 1 – незначительная складчатость 2 – складчатость средней степени 3 – избыточная складчатость |
| 5. Шкала Нюрнбергера-Мюллера — в стоячем положении, тест «щипка» (в области расслабленной ягодичной мышцы складки могут быть не видны, что позволяет дифференцировать нулевую и первую степень) | 0 – нулевая степень 1 – первая степень 2 – вторая степень 3 – третья степень |
Taблица II.
Структура степени интенсивности целлюлита и ее новая типология
| Степень интенсивности целлюлита | Новая типология |
| 1-5 | Легкая форма |
| 6-10 | Средняя форма |
| 11-15 | Расширенный форма |
В новой классификационной шкале упоминается три стадии развития целлюлита:
Фотонумерическая шкала активизации изменений целлюлита является чрезвычайно ценной при мониторинге терапевтических антицеллюлитных методик и может применяться для исследования пораженных пациентов [15].
Кроме того, оценку целлюлита можно провести с помощью специальных исследований: термографии (определяет температуру поверхности тела, а цвет указывает на температуру ткани), макрографии, определения TEWL (измерение чрескожной дегидратации), устройства для измерения смазки или эластичности кожи, видеокапилляроскопии (исследование оценивает состояние наполнения капилляров: в месте распространенного целлюлита ткань плохо снабжается кровью), электрического биоимпеданса (определяет содержание жировой ткани и воды в организме). В диагностике целлюлита очень эффективны компьютерная томография, магнитно-резонансная томография и ультразвуковое исследование.
Но ни компьютерная аксиальная томография, ни магнитно-резонансная томография не могут использоваться повсеместно из-за их высокой стоимости, а в случае компьютерной аксиальной томографии еще и радиационного воздействия рентгеновского излучения. Таким образом, ультразвуковое исследование является более общим и объективным методом, чем шкала пальпации. Исследования по оценке целлюлита выполняются с использованием классических ультразвуковых сканеров и высоких частот.
Классическое ультразвуковое исследование оценивает такие параметры, как толщину дермы и подкожного жирового слоя, эхогенность обеих структур, а также границу между дермой и подкожным слоем [16]. При высокой частоте ультразвукового исследования можно оценить следующие параметры: толщину кутикулы и дермы, наличие отеков, эхогенность дермы и, что является наиболее существенным, процесс формирования сосочков дермы в подкожном жировом слое [17].