Гипохолестериновая или гипохолестеринемическая диета обычно назначается в медицинских целях для того, чтобы существенно понизить уровень холестерина в крови. И как дополнение при этом можно скинуть несколько лишних килограмм. Такая диета была разработана не без помощи врачей кардиологов, так как повышение холестерина может привести к различным сердечно-сосудистым заболеваниям, атеросклерозу. Существенно возрастает риск развития инфаркта и коронарной болезни сердца. Дело в том, что гиперхолестеринемия может быть и наследственным заболеванием, и как правило, для таких людей и была специально разработана диета, которая поможет уменьшить уровень вредного холестерина в крови.
Суть гипохолестериновой диеты
По сути холестерин это важный продукт, который вырабатывается в печени и служит для многих жизненно необходимых функций организма. Но повышение его уровня может привести к неблагоприятным последствиям: появляются атеросклеротические бляшки, которые откладываются в кровеносных сосудах, тем самым вызывая закупорку артерий. А та в свою очередь уже влияет на появление и других страшных сердечно-сосудистых заболеваний.
Содержание:
- Суть гипохолестериновой диеты
- Основные правила гипохолестериновой диеты
- Запрещенные продукты
- Разрешенные продукты
- Меню на неделю при гипохолестеринемической диете
- Рецепты для гипохолестериновой диеты
- Противопоказания и вред гипохолестериновой диеты
- Результаты гипохолестериновой диеты
- Выводы
В последнее время проблема повышенного холестерина заботит очень многих, так как современная жизнь вносит свои коррективы и в питание, и в образ жизни людей. Врачи связывают это в первую очередь с повышенным содержанием «вредных» жиров в нашем рационе. Но ведь и правда, не многие способны пройти мимо так вкусно пахнущих фаст-фудов и сетей быстрого питания. А также с регулярным употреблением алкогольных напитков, курением, наличием лишнего веса, наследственными факторами и конечно же малоподвижным образом жизни.
По своей сути гипохолестериновая диета нацелена на сокращение употребления продуктов, которые содержат в себе завышенные нормы холестерина. Существуют непреложные правила этой диеты, соблюдение которых позволит не только нормализовать содержание холестерина в организме, но и сбросить лишний вес, кардинально изменить образ жизни, способствуя тем самым улучшению общего самочувствия.
Что есть холестерин
Холестерин – вещество, необходимое для человека, для строительства клеток организма (клеточных мембран), холестерин участвует в образовании половых и надпочечниковых гормонов, желчных кислот, которые входят в состав желчи, участвующей в пищеварении (переваривании жиров, контроле витамина D). Переносчиками холестерина являются белково-липидные комплексы, липопротеиды низкой (вредной) и высокой (полезной) плотности и триглицериды, которые образуются в печени и поступают в кровь. В почках вырабатываются липопротеиды очень низкой плотности и низкой плотности (вредный холестерин).
Основные правила гипохолестериновой диеты
Для того, чтобы результаты гипохолестериновой диеты порадовали, необходимо соблюдать основные правила, любое нарушение которых будет только ухудшать общее состояние и сведет к минимуму все усилия.
Вот список этих рекомендаций:
- отказ от вредных жиров животного происхождения, или сведение их употребления к минимуму;
- обязательное употребление рыбы, кроме жареной, около двух раз в неделю;
- жирное мясо заменить на более диетическое: индейку, курицу, кролика или телятину;
- категорически запрещаются алкогольные напитки;
- исключение из рациона мучных и сладких блюд, или сведение их употребление к минимуму;
- использование в ежедневном меню овощных блюд, фруктов и маложирных молочных продуктов;
- использование тушеной или вареной пищи, вместо жареной;
- категорический запрет на использование майонеза, замена его на лимонный сок и специи;
- мясной бульон перед употреблением охлаждать и снимать верхний слой жира;
- птицу желательно готовить без жира и кожицы.
Запрещенные продукты
К запрещенным продуктам при гипохолестериновой диете относятся:
- различные виды сосисок, колбасы, сарделек, копченостей;
- жирные сорта мяса, субпродукты, а также мясо уток или гусей;
- яичные желтки, жирные сливки, сметана и творог, сгущенное молоко и плавленые сырки;
- сливочное, кокосовое, пальмовое масло, сало, животные жиры и твердый маргарин;
- рыбные консервы и другая консервация;
- различные орешки (арахис, фисташки, фундук), чипсы, засахаренные фрукты и картофель фри;
- сдобная выпечка, бисквиты, булки, торты и другие кондитерские изделия;
- все виды сахара, шоколада, конфет, а также пастила и мармелад;
- алкоголь, крепкий кофе со сливками и какао.
Разрешенные продукты
К разрешенным продуктам при повышенном уровне холестерина можно отнести:
- все нежирные сорта мяса (телятина, курица, индейка, кролик, а также мясо диких животных);
- употреблять в пищу можно только яичный белок не больше 2 раз в неделю;
- маложирное молоко и кисломолочные продукты, сыры не более 20 процентов жирности;
- растительные масла (подсолнечное, кукурузное, оливковое, соевое), мягкий маргарин;
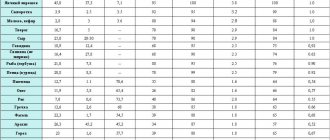
- морская рыба (сардина, лосось, тунец, камбала, скумбрия, треска и сельдь), а также икра и морепродукты около двух раз в неделю;
- различные свежие или замороженные овощи, бобовые культуры, сухофрукты и кукуруза;
- цельнозерновой хлеб, макароны из твердых сортов пшеницы, овсянка и овсяное печенье, коричневый нешлифованный рис, нежирные пудинги и шербет;
- фруктовое мороженое и замороженный сок, различные желе и смузи;
- соки без содержания сахара, различные чаи, некрепкий кофе и минеральная вода.
Что такое гиперхолестеринемия
Гиперхолестеринемия – повышенный уровень холестерина и нарушение его фракций в крови, является фактором риска развития атеросклероза и его осложнений.
20% холестерина попадает в организм человека с пищей (экзогенный холестерин) при употреблении жирной, обильной пищи, нарушениях жирового обмена (ожирение). Хотя этот процент невелик, но придерживаться рационального гиполипидемического питания необходимо. Диета при холестерине повышенном просто необходима. Следует обратить внимание на то, что полное исключение жира нежелательно, это приводит к нарушениям печени, желчевыводящей системы, функции желчного пузыря.
Меню на неделю при гипохолестеринемической диете
Меню на неделю при повышенном уровне холестерина должно состоять только из разрешенных продуктов, которых довольно много, поэтому составить ежедневный сбалансированный рацион не потребует больших усилий.
Ниже приведено примерное меню, на основе которого можно придумать собственный план питания.
Понедельник:
- завтрак ‒ маложирный творог (150 грамм), зеленый или травяной чай, овсяная каша;
- второй завтрак ‒ немного ягод или яблоко;
- обед ‒ нежирный мясной или овощной суп, куриная грудка отварная (100 грамм), овощной салат, приправленный небольшим количеством растительного масла, кусочек ржаного черного хлеба;
- полдник ‒ несладкий йогурт или любой фрукт;
- ужин ‒ два отварных яичных белка, стручковая фасоль с морковью (тушеная или приготовленная в пароварке).
Вторник:
- завтрак ‒ фруктовый салат, стакан нежирного кисломолочного продукта, кусочек цельнозернового хлеба;
- второй завтрак ‒ любой фрукт или фруктовый кисель без сахара;
- обед ‒ запеченная или приготовленная в пароварке рыба (150 грамм), салат из капусты с морковью, приправленный бальзамическим или соевым соусом и небольшим количеством растительного масла;
- полдник ‒ сыр со ржаным или цельнозерновым хлебом и зеленью;
- ужин ‒ две протушенные говяжьи тефтели с тушеными овощами (перец, цветная капуста, морковь).
Среда:
- завтрак ‒ гречневая каша и томатный или овощной сок;
- второй завтрак ‒ запеченное яблоко с медом, черный чай;
- обед ‒ овощной суп пюре, кусочек хлеба с отрубями, салат с грибами (вешенками или шампиньонами).
- полдник ‒ зеленый чай и один зефир;
- ужин ‒ тушеный кролик (250 грамм) и греческий салат.
Четверг:
- завтрак ‒ сырники с фруктовым джемом (4 штуки), яблочно-морковный салат с орехами, стакан нежирного кисломолочного продукта;
- второй завтрак ‒ отвар шиповника, сухофрукты (5 штук чернослива и столько же кураги);
- обед ‒ гаспачо, отварная телятина (150 грамм), кусочек серого или цельнозернового хлеба;
- полдник ‒ маложирный творог с изюмом и несладкий компот;
- ужин ‒ макароны из твердых сортов пшеницы и запеченная или приготовленная в пароварке рыба (150 грамм).
Пятница:
- завтрак ‒ пшенная каша с яблоком, отвар шиповника;
- второй завтрак ‒ любой нежирный кисломолочный продукт;
- обед ‒ салат из морепродуктов и маслин, стакан любого фруктового несладкого сока;
- полдник ‒ немного винограда;
- ужин ‒ отварная фасоль со специями, салат из помидоров и огурцов, приправленный небольшим количеством растительного масла.
Суббота:
- завтрак ‒ ленивые вареники, черный или зеленый чай;
- второй завтрак ‒ помидор с сыром;
- обед ‒ овощная окрошка, кусочек отрубного или цельнозернового хлеба;
- полдник ‒ два любых фрукта;
- ужин ‒ отварной картофель, индейка, овощной салат.
Воскресенье:
- завтрак ‒ некрепкий кофе с молоком, овсянка и один яичный белок;
- второй завтрак ‒ желе из фруктов или фруктовое мороженое;
- обед ‒ нежирный куриный суп, отварная или запеченная телятина (100 грамм), салат из редьки;
- полдник ‒ апельсин или несладкий йогурт;
- ужин ‒ ризотто с грибами или спагетти в томатном соусе, салат из отварной свеклы.
Диета при заболеваниях ССС
1. Рациональное лечебное питание (антиатеросклеротическая диета) и нормализация массы тела Повышение содержания в плазме крови холестерина и нарушения в системе транспортирующих его липопротеинов (атерогенная дислипопротеинемия) играют ведущую роль в появлении и прогрессировании атеросклероза. Рациональное лечебное питание (антиатеросклеротическая диета) имеет огромное значение в комплексной терапии атеросклероза, так как позволяет нормализовать нарушенный липилный обмен или хотя бы уменьшить явления атерогенной дислипопротеинемии. 2. Основные принципы диетотерапии атеросклероза Группа экспертов Европейского общества по изучению атеросклероза (1987) сформулировала 7 «золотых» правил диеты, соблюдение которых необходимо для устранения нарушений обмена липопротеинов: 1. Уменьшить общее потребление жиров. 2. Резко уменьшить употребление насыщенных жирных кислот (животные жиры, сливочное масло, сливки, яйца), т.к. они способствуют гиперлипидемии. 3. Увеличить употребление продуктов, обогащенных полиненасыщснными жирными кислотами (жидкие растительные масла. рыба, птица, морские продукты), т.к. они снижают уровень липидов в крови. 4. Увеличить употребление клетчатки и сложных углеводов (овощи, фрукты). Количество клетчатки в диете 35 мг/день. 5. Заменить при приготовлении пиши сливочное масло растительным маслом. 6. Резко уменьшить употребление продуктов, богатых холесте¬рином. 7. Ограничить количество поваренной соли в пище (до 3-5 г в сутки). Общая характеристика диеты:нормальное содержание белка, ограничение жира (преимущественно животного), углеводов (преимущественно простых), поваренной соли (до 3-5 г в сутки), обогащении полиненасыщснными жирными кислотами за счет растительного жира, пищевыми волокнами и липотропными веществами, ограничение содержания холестерина. Рекомендуемые блюда и продукты Хлеб – пшеничный из муки II сорта, зерновой, с отрубями, обдирный, ржаной Супы вегетарианские – овощные, молочные, фруктовые, крупяные, щи, свекольник Мясо и птица – нежирные сорта говядины, свинины, курицы, индейки, кролика в отварном или запеченном после отпаривания виде, куском или рубленые Рыба – нежирные сорта в отварном виде или запеченные после отпаривания Молоко и молочные продукты – молоко кипяченое, кисломолочные продукты, нежирный творог и блюда из него, сметана ограниченно (только для заправки блюд) Яйца – 1 яйцо в день в виде белкового омлета Крупы и макаронные изделия-каши на воде и молоке рассыпчатые и вязкие, пудинги, крупеники, макаронные запеканки Овощи – любые в сыром виде, отварные и запеченные Фрукты и ягоды – спелые, сладкие сорта в натуральном виде, кисели, муссы, компоты, исключается виноградный сок Напитки – некрепкие чай, кофе (с молоком), отвар шиповника, разведенные натуральные соки; Жиры – исключаются тугоплавкие жиры, 1/3 или 2/3 общего количества жиров в рационе приходится на растительное масло Запрещаются: крепкие мясные, рыбные, куриные и грибные бульоны; соления: копчености; бараний, свиной жир, редька, редис, бобовые, сдобное тесто, соленая рыба, консервы. Ограничиваются: сладости (сахар 30 г в день), икра, жирная свинина, баранина, салями. О содержании холестерина в диете Холестерин является структурным элементом всех клеточных мембран, предшественником синтеза желчных кислот и стероидных гормонов. Для этих нужд холестерин синтезируется в самом организме и достаточном количестве. При избыточном поступлении холестерина с пищей нарушается механизм обратной связи, и концентрация холестерина в крови повышается. В антиатеросклеротической диете предусмотрено ограничение содержания холестерина до 300-200 мг и даже 150 мг в сутки. Холестерин поступает в организм с продуктами животного происхождения. Холестерином богаты следующие продукты: мозги, почки, печень, яичный желток (в одном желтке – 250 мг), сливочное масло, свиной и бараний жир, жирное мясо и др. Рассчитано, что в среднем каждые 100 мг пищевого холестерина увеличивают его концентрацию в крови на 10 мг/дл. Пациент должен подсчитывать количество холестерина, принятого с пищей в течение суток. Диетотерапии атеросклероза и атерогенных диелнпопротеинемий производится в два этапа с использованием двух типов гиполипидемической диеты (I тип — менее строгая, II тип — более строгая диета). Варианты диеты различаются в основном по степени ограничения насыщенного жира и пищевого холестерина при одинаковом общем количестве жира, белков, углеводов. В диете I типа доля насыщенных жиров должна быть менее 10% калорийности. Оптимальное соотношение насыщенных, моно- и полиненасыщенных жирных кислот составляет 1:1:1, холестерина с пищей должно поступать не более 300 мг в сутки. В диете II типа предусматриваются при том же общем количестве жира более строгое ограничение насыщенных жиров (менее 7% калорийности рациона) и превышение количества ПНЖК над НЖК Содержание холестерина в суточном рационе не должно превышать 200 мг. Например, количество граммов жира в суточном рационе, в котором жиры составляют 30% суточного калоража, можно рассчитать следующим образом: 1) вначале высчитываем количество килокалорий, которое будет обеспечено принятым в течение суток количеством жира: КкалЖ = 30% суточного к тиражи 2) количество жира (г) в суточном рационе определяется путем деления полученной выше величины на 9 (1 г жира дает 9 ккал). В упрощенном виде формула определения количества жира (г) в суточном рационе может быть представлена так: количество жира (г/сут) = суточный калораж (ккал) х 30/900, при этом доля насыщенных, полиненасыщенных и мононасыщенных жиров в суточном количестве жира составит по 10%. Диетотерапия гиперхолестеринемии Первый этап диетотерапии гиперхолестеринемии заключается и назначении диеты I типа, которая предполагает снижение в рационе жиров до такого уровня, чтобы на их долю приходилось менее 30% калорий, при этом суточное количество насыщенных жиров должно обеспечивать не более 10% калоража. Потребление холестерина в сутки должно быть не более 300 мг. Практические рекомендации по составлению гиполипидемической диеты I типа 1. Употребление насыщенных жиров можно снизить, уменьшив суточное потребление говядины, свинины, куриного мяса и рыбы до 85 г и ограничив мясные блюда до 170 г. Говядина и свинина должны быть нежирными, а курица и индейка — без кожи. Мясные продукты следует употреблять в вареном виде. Молочные продукты употребляют только обезжиренными. Вместо сливочного масла, сметаны, твердых растительных жиров, жирных сыров необходимо употреблять мягкий маргарин, жидкие растительные масла. Поступление насыщенных жиров с пищей в организм пациента не является жизненно необходимым, так как организм сам способен их синтезировать, но они содержатся в продуктах, в которых имеются необходимые для человека вещества — белки, железо. При употреблении пиши, богатой насыщенными жирными кислотами, повышается уровень общего холестерина в крови, что связано с подавлением активности рецепторов липопротеинов низкой плотности, которые участвуют в удалении 70% липопротеинов очень низкой и низкой плотности из плазмы Ограничение потребления насыщенных жирных кислот в 2 раза активнее снижает концентрацию холестерина в крови, чем увеличение потребления полинасыщенных жирных кислот. Среднее количество насыщенных жирных кислот в гипохолестеринемической диете I типа составляет около 29 г. 2. Мононснасыщенные жирные кислоты должны употребляться в таком количестве, чтобы обеспечивать 10-15% обшей калорийности пищи. Мононасышснные жирные кислоты, основным представителем которых является олеиновая кислота, содержатся в больших количествах в оливковом и арахисовом, подсолнечном, кукурузном маслах. Мононснасышснные жирные кислоты способствуют катаболизму липопротеинов низкой плотности и снижению уровня холестерина в крови. В гипохолестеринемической диете I типа содержится около 29 г олеиновой кислоты. Это количество можно получить, если принимать в сутки 3 ст. л. оливкового масла или следующий набор продуктов: 2 ст. л. подсолнечного масла, 250 г рыбы. 100 г нежирной говядины. 3. Полинснасышенные жирные кислоты (ПНЖК) способствуют снижению содержания в крови холестерина, однако считается, что почти в такой же степени снижается и концентрация холестерина липопротеинов высокой плотности, что нежелательно. Поэтому полиненасышенные жирные кислоты должны употребляться в таком количестве, чтобы их калорийность составляла 10% обшей калорийности пиши. ПНЖК – большей частью незаменимые (эссенциальные) и не синтезируются в организме человека. Собственно незаменимой является линолевая кислота, поступающая в организм лишь с пи¬щей ПНЖК содержатся в растительном масле (подсолнечном, кукурузном, хлопковом) и маргарине. Не рекомендуется употреблять очень большое количество ПНЖК (более 10% калорийности рациона), так как растительные масла, как и другие жиры, высококалорийны и принимаемые в большом количестве способствуют прибавке массы тела, развитию желчнокаменной болезни, снижению уровня холестерина ЛПВП. Среднее количество ПНЖК, получаемое с гиполипидемической диетой I, составляет около 26-29 г в сутки. Это количество содержится в 2 ст. л. подсолнечного масла и 250 г рыбы. 4. Потребление холестерина можно снизить, уменьшив потребление яичных желтков, печени, почек, и других холсстсринсо- держащпх продуктов. 5. На долю углеводов должно приходиться 55-60% общей калорийности. В рацион необходимо включать свежие овощи, фрукты и продукты из цельного зерна. Количество легко усваивающихся углеводов (сахар, манная крупа, рисовая крупа, конфеты, мороженое и т.д.) необходимо ограничить до 7-10% калорийности рациона. На долю сложных углеводов, входящих в состав фруктов и овощей, должно приходиться более 50% всех углеводов рациона. Это обеспечит организм достаточным количеством витаминов, микроэлементов, растительного белка, клетчаткой. Влияние клетчатки на уровень холестерина в крови зависит от ее типа, физических свойств, химической структуры. Различают водорастворимую и водонерастворимую клетчатку. Водонерастворимая клетчатка (целлюлоза, лигнин, большинство гемицеллюлоз) не оказывает искусственного влияния на уровень липидов в крови. Водорастворимая клетчатка (пектин, клейковина) снижает уровень холестерина в крови на 15% и более. Продукты, богатые пектином: Черная смородина Столовая свекла Яблоки Сливы Апельсины Морковь Капуста Значительное влияние на уровень холестерина в крови оказывает водорастворимая клетчатка. Продукты, богатые водорастворимой клетчаткой Овсяные отруби Овсяная мука Сухие бобы, горох, фасоль Овсяная крупа Овсяные хлопья «Геркулес» Добавление 50 г. овсяных отрубей или 100 г. бобов к обычному рациону у лиц с гиперхолестеринемией уже через 3 недели приводит у снижению концентрации холестерина в плазме на 19% при практически неизменном уровне холестерина липопротеинов высокой плотности. Водорастворимая клетчатка снижает содержание холестерина в крови следующим образом: способствует уменьшению всасывания холестерина в кишечнике; увеличивает экскрецию желчных кислот с калом, что способствует катаболизму холестерина. Необходимо употреблять в сутки около 15 г водорастворимой клетчатки. Второй этап диетотерапии гиперхолестеринемии проводится путем применения гипохолестеринемической диеты II типа. Эту диету назначают пациенту тогда, когда не происходит снижения холестерина в крови при соблюдении гипохолестеринемической диеты I типа в течение 6-12 недель. Гипохолестеринемическая диета II типа предусматривает дальнейшее снижение содержания в пище насыщенных жиров до 10% общей калорийности пиши, холестерина до 200 мг/сут. Обычно содержание насыщенных жирных кислот в диете II типа не превышает 20 г в сутки. Остальные рекомендации те же, что на I этапе диетотерапии. Продолжительность диетотерапии в большинстве случаев должна составлять не менее 6 месяцев. При отсутствии снижения содержания в крови холестерина через 6 месяцев диетотерапии переходят к медикаментозной терапии атерогенной дислипидсмии. Применение жира морских рыб Существует прямая зависимость между потреблением с пи¬щей морской рыбы, жира рыб, богатых полиненасышенными жирными кислотами класса ω-3 (эйкоэопентаеновой и докозогексаеновой), и снижением заболеваемости и смертности от ИБС. Это обусловлено нормализацией показателей липидного обмена, снижением агрегации тромбоцитов и вязкости крови при лечении жиром морских рыб: ω-3-полиненасыщснные жирные кислоты снижают содержание в крови триглицеридов и холестерина липопротеинов очень низкой плотности (пре-β-ЛП), а также холестерина и β-ЛП; наряду с этим возможно повышение в крови уровня ли-попротеинов высокой плотности; эйкозопентаеновая кислота жира морских рыб ингибирует циклоксигеназный путь обмена арахидоновой кислоты, в результате снижается продукция простагландина тромбоксана, способствующего агрегации тромбоцитов, и усиливается синтез простагландина простациклина, оказывающего сосудорасширяющее и антиагрегантное действие; в итоге снижается агрегация тромбоцитов; повышается активность эндотелиального расслабляющего фактора, что также приводит к понижению агрегации тромбоцитов. Жир морских рыб для лечения гиперлипидемии получают из тушек рыб в отличие от «рыбьего» жира, получаемого из печени трески. По лечебному эффекту эти два вида жира различны и не заменяют друг друга. В диету больного атеросклерозом следует включать жир морских рыб в виде нового пищевого продукта «масло ихтиеновое пищевое» и в виде препарата эйканол. Масло ихтиеновое пищевое представляет собой концентрированный жир морских рыб, содержащий не менее 18% ПНЖК группы ω-3 (эйкозопентаеновую и докозогексасновую кислоты), и применяется в суточной дозе 30 мл (в этом количестве содержится 8 г ПНЖК группы ω-3). При положительной динамике показателей обмена липидов через 3-4 месяца лечения, а также при появлении побочных действий доза снижается до 15 мл в сутки. Лечение можно продолжать в течение 4-6 месяцев и даже 1 года. Под влиянием пищевого ихтиенового масла снижается содержание общего холестерина, холестерина липопротеинов низкой и очень низкой плотности, триглицеридов и повышается уровень холестерина антиатерогенных липопротеинов высокой плотности. Применение ихтиенового масла в течение 1 года не вызывает изменений в функциональном состоянии печени. Через 4 месяца непрерывного лечения ихтиеновым маслом снижается частота приступов стенокардии, увеличивается продолжительность свободной ходьбы у больных облитерирующим атеросклерозом артерии нижних конечностей. Побочные явления в виде обострения хронических заболевании желудочно-кишечного тракта (хронического гастрита, холецистита, язвенной болезни желудка, двенадцатиперстной кишки, хронического панкреатита) могут быть у 12% больных В этом случае лечение следует прекратить. Эйканол выпускается в капсулах, содержит жир морских рыб, богатый ПНЖК, а также витамины А, Е, D. Назначается по 2 капсулы 4 раза в день. В этой суточной дозе содержится 2.13 г ЭПК. Лечение продолжается в течение 2-3 месяцев, возможно проведение повторных курсов в течение года. При отсутствии эйканола и ихтиенового масла больной может получить ЭПК, употребляя в пищу рыбу и другие продукты моря. Содержание эйкозопентаеновой кислоты в суточном рационе должно составлять 2-3 г. При проведении диетотерапии целесообразно учитывать тип гиперлипопротеинемии. Характеристика типов гиперлипопротеинемии II-А гип гиперлипопротеинемии характеризуется высоким уровнем в крови ЛПНП и холестерина. При II-А типе в рационе пациента должно содержаться минимальное количество холестерина (меньше 300 мг в сутки, а при неэффективности гипохолестеринемической диеты – 250 мг. и даже 200 мг. в сутки), количество живо должно составлять 30% общего калоража, снижается доля насыщенных и увеличивается доля ненасыщенных жиров. Количество белков и углеводов соответствует физиологической норме, если пациент не страдает ожирением. II-Б тип гнперлипопротеинемии характеризуется повышением содержания в крови ЛПНП и ЛПОНП, а следовательно, и высоким уровнем в крови холестерина и триглицеридов. Диетотерапия при II-Б типе проводится так же, как при II-А типе, но количество углеводов в рационе не должно превышать 5 г на 1 кг массы тела. III тип характеризуется повышением в крови уровня липопротеинов с высоким содержанием холестерина — липопротсинов промежуточной плотности, высоким содержанием в крови холестерина и триглицеридов. Диета при гиперлипопротеинемии III типа мало отличается от диеты при гиперлипопротсинемии II-А и II-Б типов. Особое внимание уделяется нормализации массы тела, так как это способствует снижению уровня триглицеридов и холестерина в крови. В связи с низкой толерантностью к углеводам необходимо ограничить их употребление до 4 г на 1 кг массы тела за счет легко всасывающихся (сахара, меда, варенья и т.д.). IV тип гиперлипопротсинемии характеризуется высоким со¬держанием в крови ЛПОНП и триглицеридов. В диете необходимо прежде всего ограничить количество углеводов до 4 г на 1 кг массы тела, так как избыток углеводов способствует гипертриглицеридмии. Количество холестерина составляет 300 мг в сутки. Ограничивается потребление насыщенных жиров, предпочтение отдастся ненасыщенным жирам. Лицам с атерогенной дислипопротеинемией и избыточной массой тела необходимо нормализовать массу тела, поскольку это способствует нормализации нарушений липидного обмена. 3. Лечебное питание Наиболее патогенетически обоснованной при гипертонической болезни является гипонатриевая диета №10г. Основными принципами лечебного питания при гипертонической болезни являются: строгое соответствие энергетической ценности рациона энергозатратам организма, а при сопутствующем ожирении — ограничение суточной калорийности; антиатеросклеротическая направленность диеты и обогащение се эйкозопентаеновой кислотой, снижающей агрегацию тромбоцитов; уменьшение приема свободной жидкости до 1-1.5 л в сутки; исключение продуктов, возбуждающих центральную нервную и сердечно-сосудистую системы (крепкие мясные и рыбные бульоны, крепкий чай, кофе), вызывающих усиленное газообразование, вздутие кишечника (бобы, горох, газированные напитки и др.); снижение содержания поваренной соли. Высокое потребление соли (более 14-15 г в сутки) вызывает повышение АД, тогда как очень низкое (менее 1 г в сутки) достоверно снижа¬ет АД. При умеренном реалистичном ограничении натрия хлорида с 3.5 до 2 г в сутки происходит снижение артериального давления В целях ограничения употребления поваренной соли следует отказаться от подсаливания пищи и от употребления продуктов, со¬держащих много соли (сельдь, копчености, рыбные консервы, соленые огурцы и др.). Вместе с тем следует учесть, что во избежание гипохлоремии потребление соли должно быть не менее 2 г в сутки. Вместо соли для подсаливания пиши можно использовать санасол, который по вкусу напоминает поваренную соль, но не содержит натрия. 100 г санасола содержат 60 г калия хлорида, 10 г аммония хлорида, 10 г кальция глюконата, 5 г магния аспарагината, 10 г калия цитрата и 5 г глутаминовой кислоты. Количество санасола, рекомендуемое на сутки, составляет от 1.5 до 3 г. снижение употребления с пищей насыщенных жиров и обогащение рациона ненасыщенными жирами, что способствует умеренному снижению АД; обогащение рациона продуктами, содержащими магний и калий, так как они быстрее выводятся из организма на фоне гипонатриевой диеты; включение в диету продуктов, богатых липотропными веществами и клеточными оболочками, а также продуктов моря (морская рыба, крабы, омары, креветки, морская капуста); периодическое чередование гипонатриевой диеты №10г с магниевой диетой, которая назначается в виде 3 рационов по 3-4 дня каждый. Для лечения больных гипертонической болезнью применяется также магниевая диета, включающая продукты, богатые магнием. Такая диета способствует нормализации сосудистого тонуса, артериального давления, повышению диуреза, снижению уровня холестерина. К продуктам, богатым магнием, относятся: фасоль, горох, соя, зеленый горошек, изюм, инжир, финики, шиповник, пшеница, рожь, кукуруза, курага, овсяная и гречневая крупы, хлеб из муки грубого помола, орехи. В клинике лечебного питания Института питания АИР разработаны три варианта магниевой диеты, каждый рацион назначается на 3-5 дней из-за их неполноценного химического состава. Суточная потребность здорового человека в магнии составляет 400 мг. Рацион больного гипертонической болезнью должен также содержать калий. В диету включают продукты, богатые солями калия, но с низким содержанием солей натрия, так, чтобы соотношение калия и натрия было не менее 8:1 и не более 14:1. Повышенное введение солей калия оказывает диуретическое действие, способствует выведению натрия, снижению АД. Для обогащения диеты калием используют курагу, изюм, орехи, чернослив, апельсины, мандарины, капусту, шиповник, постное мясо, картофель (печеный, жареный), ячневую, овсяную, пшенную крупы, крыжовник, черную смородину, томатный и апельсиновый соки, молоко, творог. При сочетании гипертонической болезни с выраженным атеросклерозом аорты, церебральных и периферических артерий назначается противоатеросклеротическая диета. При выраженной артериальной гипертензии можно на короткий срок (3-4 дня) рекомендовать диету Кемпнера или рисово-компотную диету. Она состоит из рисовой каши, сваренной на воде и без соли, и компота, который дают 6 раз в лень по 1 стакану. Дважды в день вместе с компотом дают рисовую кашу. Набор продуктов на день состоит из 50 г риса, 100 г сахара и 1.5 кг свежих или 240 г сушеных фруктов. Количество жидкости составляет до 1.5 л в день. Рисово-компотная диета содержит 10 г белка, 0.4 г жира и 308 г углеводов Энергетическая ценность ее составляет 1276 ккал. Диеза Кемпнера наиболее целесообразна при сочетании гипертонической болезни и ожирения. Снижение АД отмечается уже в первый день применения диеты, максимум снижения – 2-4-е сутки. Нормализация массы тела Снижение массы тела у лиц, страдающих ожирением, может привести к нормализации АД при мягкой артериальной гипертензии. При умеренном и выраженном повышении АД у лиц с ожирением нормализация массы тела повышает эффективность медикаментозной гипотензивной терапии, уменьшает гипертрофию левого желудочка. Можно также рекомендовать фруктово-овощную диету (1-2 раза в неделю). Общее количество овощей может быть доведено до 1500 г в день, хлеб выпекается из муки грубого помола. Химический состав фруктово-овощной диеты, белков — 40 г, жиров — 80 г. углеводов — 200 г, энергетическая ценность — 1710 ккал. Больным с избыточной массой тела показаны также разгрузочные дни (1-2 в неделю): яблочный (на весь день 1.5 кг сырых или печеных яблок); огуречный (1.5 кг свежих огурцов на день); арбузный (1.5 кг мякоти арбуза); кефирный (1.2л кефира на день); салатный (1.2-1.5 кг свежих овощей и фруктов на день с добавлением сметаны или растительного масла); фруктовые или овощные соки (600 мл сока к 200 мл волы на день); творожный (500 г творога и 30 г сахара на день). Следует подчеркнуть, что основным принципом снижения массы тела является снижение энергопотребления (т.е. энергетической ценности рациона) и увеличение физической активности. Ограничение потребления алкоголя и прекращение курения Потребление алкоголя должно быть снижено. В больших количествах алкоголь оказывает прямое вазопрессорное действие. Уменьшение приема алкоголя до количества, эквивалентного 30 мл чистого спирта в день, сопровождается снижением АД у больных с артериальной гипертензией. Курение считается фактором риска развития артериальной гипертензии. У курильщиков, страдающих артериальной гипертензией, риск развития ИБС на 50-60% выше, чем у некурящих больных, поэтому необходимо настойчиво добиваться прекращения курения больным
Раздел: Заболевания ССС
Рецепты для гипохолестериновой диеты
Разнообразить меню при гипохолестериновой диете довольно легко, так как продуктов, которые разрешается употреблять достаточно много. Для ежедневного использования подойдут такие популярные блюда, как: окрошка, только вместо колбасы можно нарезать отварное куриное филе или нежирную телятину, овощное рагу с кроликом, ризотто с грибами и овощами, сырники, салат из морепродуктов, гаспачо, плов с курагой и черносливом и много других вкусных блюд.
Сырники
Для приготовления такого вкусного и полезного блюда понадобится:
- маложирный творог ‒ 300 грамм;
- манная крупа ‒ 2 столовые ложки;
- мука ‒ 4 столовые ложки;
- яичный белок ‒ 2 штуки;
- сода ‒ 1 чайная ложка.
Белки необходимо взбить с небольшим количеством сахара, добавить перетертый творог. Затем положить в смесь муку, соду и манку и вымешать до получения однородной консистенции. Выложить полученную смесь ложкой на застеленный фольгой или пергаментом противень и готовить в духовке при температуре 180 градусов в течение 15 минут.
Гаспачо
Гаспачо ‒ это холодный испанский суп из перетертых сырых овощей. Для его приготовления понадобится:
- большие мясистые помидоры ‒ 3 штуки;
- огурец ‒ 1 штука;
- сладкий болгарский перец ‒ 1 штука;
- белый хлеб ‒ 1 ломтик;
- чеснок ‒ 2 зубчика;
- оливковое масло ‒ 1 столовая ложка;
- соль;
- специи;
- лед.
Помидоры поместить в кипяток на несколько секунд, чтобы легче избавиться от кожицы. Хлеб замочить в теплой воде. Овощи почистить и вместе с хлебом отправить в блендер. Измельчить все до получения однородной пюреобразной консистенции. Разложить по тарелкам, добавить оливковое масло и зелень. Летом в такой суп рекомендуется добавлять немного льда.
Сладкий плов
Для приготовления такого легкого и вкусного блюда понадобится:
- коричневый рис ‒ 250 грамм;
- курага ‒ 200 грамм;
- морковь ‒ 1 штука;
- чернослив ‒ 100 грамм;
- яблоко ‒ 1 штука.
Рис перед готовкой необходимо отварить. Яблоко, морковь и сухофрукты нарезать небольшими соломками. Сухофрукты желательно предварительно замочить на несколько минут. В казане обжарить нарезанные сухофрукты, морковь и яблоко, добавить отваренный рис, перемешать. Долить воды и тушить до полного ее испарения.
Результаты гипохолестериновой диеты
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Такая диета помогает существенно снизить и нормализовать уровень холестерина в крови, а также способствует улучшению состояния сосудов и печени. Но для того, чтобы полностью нормализовать содержание холестерина, одной диетой не обойтись. Рекомендуется принимать лекарственные препараты, прописанные врачом, поэтому прежде чем “сесть” на такую диету необходима консультация кардиолога и диетолога. Диета очень хорошо сбалансирована, поэтому может использоваться на протяжении всей жизни. Таким образом, один раз попробовав этот метод и убедившись в его эффективности, можно сделать такое питание образом жизни. И как позитивный довесок в такой диете будет снижение веса и поддержание его в норме достаточно длительное время. Очень хорошо помимо гипохолестериновой диеты ввести в свой обиход занятия спортом и избавиться от вредных привычек, таких как: курение и алкоголь. И тогда вы почувствуете насколько изменилась к лучшему ваша жизнь.
Основные принципы диеты
Диета гипохолестериновая опирается на лечебный стол №10. Его основные принципы и цели:
- Снижение общей энергоемкости рациона за счет уменьшения потребления калорий, жиров, клетчатки и соли.
- Снижение нагрузки на органы и системы, страдающие от неправильного питания (печень, почки, сердечно-сосудистая и нервная системы).
- Увеличение в рационе продуктов, богатых необходимыми для нормализации обменных процессов нутриентами – калием, магнием, липотропными веществами.
- Повышение количества продуктов, обладающих ощелачивающим эффектом – молоко, фрукты и овощи.
Чтобы гипохолестериновая диета дала результаты, недостаточно употребления правильных продуктов и отказ от неправильных. Существуют правила питания, которые позволяют лечебной схеме лечения работать:
- Приемы пищи должны быть регулярными, порции – маленькими (оптимально – есть 5 раз в сутки).
- Порции должны быть одинакового размера. Размер – 200 — 300 гр.
- Способы приготовления блюд должны быть подобраны так, чтобы в итоге не перегружать желудочно-кишечный тракт. Подойдут тушение, варка, обработка паром.
- Температура блюда должна быть средней, комфортной для потребления.
- Рекомендовано употребление витаминов, таких как омега 3 и 6, витамин E и C, никотиновая и фолиевая кислота, витамины группы B. Они способствуют снижению холестерина.
Продолжительность
Гипохолестериновая диета и ее меню необходимы для нормализации показателей в крови и улучшения самочувствия. Длительность лечебного питания не имеет строгих сроков. Главный показатель эффективности – результаты анализов, снижение высокого давления, улучшение общего состояния. Цель диеты определяется лечащим врачом. Как правило, подобная схема питания соблюдается не менее месяца. Решение о ее продлении или прекращении принимает специалист.
Если после продолжительного периода правильного питания положительный результат не достигнут, то возможно назначение медицинских препаратов для снижения уровня холестерина в крови.