Полный текст статьи:
Ожирение
— это не просто лишний вес, а серьёзное хроническое заболевания, которое развивается в результате воздействия физиологических и генетических факторов, а также под влиянием окружающей среды. В процессе развития ожирения в организме накапливается избыток жировой ткани, избавиться от которого очень тяжело. Человек с ожирением вынужден на протяжении всей жизни контролировать свою массу тела и держать её в допустимых пределах.
Причины и последствия ожирения
Ожирение человек может “заработать” самостоятельно или “получить в наследство”. Распространённой причиной ожирения является регулярное переедание и низкая физическая активность, т.е. сжигание недостаточного количества энергии при потреблении высококалорийной пищи. Проще говоря, человек потребляет слишком много, а “тратит” слишком мало.
Ожирению могут способствовать и различные сбои в работе организма. В частности, привести к ожирению могут генетические и эндокринные нарушения. Правда, этот тип ожирения встречается гораздо реже, чем первый.
Ожирение может доставлять человеку не только моральный дискомфорт и снижать уровень его самооценки, но и стать причиной серьёзных проблем со здоровьем, вплоть до развития смертельно опасных заболеваний сердца и желудочно-кишечного тракта. Люди с ожирением работают менее продуктивно и быстрее устают, а продолжительность их жизни сокращается. Поэтому важно, чтобы вес человека не превышал рекомендованную норму и не создавал дополнительную нагрузку на системы жизнеобеспечения организма. Оставаться “в форме” помогает регулярная физическая активность и правильная схема питания. Сформировать её может помочь врач-терапевт.
Врач-диетолог: о работе специалиста по питанию и похудению
Оглавление
- Кто такой врач-диетолог
- Чем занимается диетолог
- Когда нужно обращаться к диетологу
- Как подготовиться к посещению
- Консультация диетолога
- Преимущества обращения в МЕДСИ
Здоровье человека зависит от множества факторов, и один из них – правильное питание. За этим стоит следить не только моделям, артистам, политикам и всем тем, кто выступает перед людьми. Дело в том, что неправильное питание, проблемы с лишним весом или анорексия влекут за собой множество неприятных последствий. Это, в частности:
- Болезни органов желудочно-кишечного тракта
– гастрит, язва и многое другое - Расстройства сердечно-сосудистой системы
– например, тромбоз или атеросклероз - Болезни суставов
– из-за избыточного веса возрастает нагрузка на суставы и позвоночник - Болезни желчевыводящих путей
– лишний жир в области живота может стать причиной образования камней в желчном пузыре - Нарушения обмена веществ, вызванные эндокринными заболеваниями, в том числе сахарным диабетом,
– из-за них больному труднее похудеть, даже если он этого хочет и прилагает немалые усилия
Но с подобными проблемами можно справиться. В этом вам поможет врач-диетолог.
Кто такой врач-диетолог
Врач-диетолог – это специалист в области правильного питания
. Именно врач, а не тренер, педагог либо психолог. Он лечит от ожирения, дает рекомендации, касающиеся правильного питания и здорового образа жизни.
Врач-диетолог может быть как взрослым, так и детским. Он умеет эффективно решать проблемы, касающиеся рациона и веса. Для этого он использует передовые методики и тренинги с доказанной эффективностью. Именно к нему следует обращаться, если вы хотите получить консультацию по вопросам корректировки рациона и профилактики различных болезней, вызванных неправильным питанием, а также узнать, как похудеть или, наоборот, набрать вес. Консультация диетолога пригодится и тем, кто активно занимается спортом и фитнесом или восстанавливается после травмы, операции либо тяжелой болезни.
Чем занимается диетолог
Основное занятие диетолога – разработка схем правильного питания
. Такие схемы нужны не только пациентам, страдающим от ожирения, анорексии или болезней желудочно-кишечного тракта. В них заинтересованы и здоровые люди, понимающие, что сбалансированный рацион является залогом того, что в будущем они не столкнутся со множеством заболеваний.
Многие считают, что диетологи работают в основном с теми, кто хочет похудеть. Но анорексия
тоже входит в сферу их компетенции. Это расстройство пищевого поведения, ведущее к болезненному похудению, встречается довольно часто. В большинстве случаев от него страдают молодые девушки.
Когда нужно обращаться к диетологу
Когда стоит прийти на консультацию к диетологу? К специалисту обязательно нужно обратиться, если у вас появились проблемы с весом
. Это касается как его избытка, так и недостатка. При этом ни в коем случае не стоит откладывать визит. Помните: чем раньше вы обратитесь к врачу, тем проще будет решить возникшие у вас проблемы. И консультация обязательно понадобится перед тем, как вы решите попробовать избавиться от лишнего веса при помощи низкокалорийной диеты.
К врачу необходимо обратиться тем, у кого уже диагностированы:
- сахарный диабет
- аллергические состояния
- онкологические заболевания
- заболевания щитовидной железы
- болезни пищеварительной и сердечно-сосудистой систем
Во всех перечисленных выше случаях возможны колебания веса, которые негативно сказываются на общем состоянии. При этом следование тщательно подобранной и сбалансированной диете позволяет сделать жизнь более комфортной
.
Родителям обязательно нужно обращать внимание на состояние детей. Проблемы с весом возникают не только у взрослых. Если ребенок имеет тенденцию к ожирению либо к анорексии (это особенно характерно для девушек-подростков), ему необходима консультация диетолога. Сахарный диабет I типа и различные хронические заболевания, в том числе болезни желудочно-кишечного тракта, тоже являются поводом для посещения специалиста.
Частые ОРВИ, ангины и прочие подобные заболевания связаны со снижением иммунитета, которое, в свою очередь, является следствием неправильного питания. Если вы или ваш ребенок часто страдаете от таких болезней, необходимо обратиться к врачу-диетологу. Он даст рекомендации по коррекции питания. Следование им поможет решить проблему.
Как подготовиться к посещению
Человеку, испытывающему проблемы с питанием, стоит вести специальный дневник. Он так и называется – дневник питания
. Это поможет следить за приемами пищи и контролировать динамику изменения веса. Обычно в дневнике указывается:
- Что вы съели
- Когда вы это съели
- Сколько пищи вы употребили (лучше записывать количество калорий)
- Почему вы это съели: были голодны или не смогли удержаться, испытывали стресс и т. д.
Этот дневник обязательно возьмите с собой на консультацию. Если вы уже проходили какие-либо обследования и сдавали анализы, принесите их результаты. Врачу-диетологу пригодится любая информация о ваших пищевых привычках, а также о динамике изменения веса.
Людям с хроническими заболеваниями, находящимся на постоянной терапии, нельзя пропускать прием препаратов
, даже если они идут к диетологу. Заранее продумайте вопросы, которые вы хотите задать специалисту. Например:
- Что такое здоровый вес
именно для меня - Как мне правильно питаться
, если у меня есть гастрит / язвенная болезнь желудка / сахарный диабет? - Что надо есть, чтобы реже болеть?
- Как мне достичь нужных показателей
? Что делать, чтобы набрать необходимый вес или
избавиться от лишних килограммов
? - Мой лишний вес является причиной проблем со здоровьем
или же проблемы со здоровьем привели к тому, что у меня теперь избыточный вес?
Консультация диетолога
На первичном приеме специалист ознакомится с данными о состоянии вашего организма, которые указаны в медицинской карте, и результатами анализов, сданных ранее.
На приеме врач-диетолог:
- измеряет антропометрические данные (рост, вес, индекс массы тела, окружность талии и бедер)
- собирает анамнез, анализирует фактическое питание, пищевые привычки, физическую активность
- проводит биоимпедансометрию – компьютерный анализ состава тела
- подбирает оптимальную калорийность рациона
- дает индивидуальные рекомендации по питанию и образу жизни
- назначает необходимые диагностические исследования
- рекомендует препараты, нормализующие обменные процессы и корректирующие гормональный фон
Количество последующих визитов к диетологу будет зависеть от того, насколько сложным окажется ваш случай. Дело в том, что организм каждого человека индивидуален, и нет решения, которое подходит абсолютно всем. Необходимо собрать как можно больше данных о конкретном пациенте, чтобы определить безопасные способы, которые помогут ему успешно достичь поставленной цели.
Если вы обращаетесь к эндокринологу-диетологу
, он может дать направление на анализ, позволяющий определить уровень гормонов щитовидной железы. Это объясняется тем, что нередко лишний вес является следствием неправильной работы данного органа. Также могут понадобиться и другие специфические обследования: УЗИ органов брюшной полости, электрокардиография, оценка чувствительности к инсулину, анализ на пищевую непереносимость и т. д.
Врач внимательно изучит результаты анализов и обследований. На их основании он подберет для пациента индивидуальную диету с учетом потребностей его организма, пищевых предпочтений, общего состояния здоровья и ряда других факторов. Он даст конкретные рекомендации по питанию, которым необходимо будет следовать.
Преимущества обращения в МЕДСИ
В клинике МЕДСИ работают опытные, высококвалифицированные диетологи, готовые прийти на помощь пациентам, испытывающим проблемы с весом. С каждым пациентом они работают индивидуально, учитывая его пищевые привычки и предпочтения, образ жизни, уровень двигательной активности, общее состояние здоровья и прочие факторы. Мы располагаем собственной лабораторией
, позволяющей быстро провести необходимые анализы и получить результат, на основании которого ставится точный диагноз. По итогам обследования пациента и анализа его рациона составляется индивидуальная программа коррекции веса.
Чтобы записаться на консультацию к диетологу, выберите наиболее удобный для вас способ:
- Запишитесь на прием на сайте
- Оставьте номер телефона, и наш менеджер оперативно свяжется с вами
- Позвоните по телефону + 7 (495) 7-800-500
Как рассчитать индекс массы тела
Индекс массы тела (ИМТ)
— это “маркер”, который даёт возможность оценить, насколько вес человека соответствует его росту, т.е. является ли текущая масса тела нормальной или выходит за пределы минимальных или максимальных пороговых значений. Рассчитывается ИМТ по простой формуле: массу тела в килограммах нужно разделить на рост в метрах, возведённый в квадрат.
Например, если у человека при росте 1,7 метров
вес
80 килограммов
, то ИМТ будет равен
27,7
, это является показателем
избыточной массы тела
.
Всемирная организация здравоохранения предлагает следующую интерпретацию показателей ИМТ:
Индекс массы тела
— величина условная, она не учитывает, телосложение человека или соотношение жировой и мышечной массы, поэтому ИМТ обычно не вычисляют у профессиональных спортсменов и у беременных женщин. Однако если индекс массы тела не попадает в диапазон “нормального веса”, то это повод сходить на приём к врачу-терапевту. Возможно, он назначит дополнительные анализы, чтобы исключить вероятность развития заболеваний, которые могут способствовать набору веса.
Пациента также могут отнести к “группе риска”, или так называемой группе “с избытком массы тела”. Туда попадают люди, у которых ещё нельзя диагностировать ожирение, но избыточная масса тела может спровоцировать развитие серьёзных сопутствующих заболеваний. Таким пациентам врачи, как правило, рекомендуют изменить образ жизни и рацион.
В последние годы отмечается прогрессирующее увеличение численности людей с избыточной массой тела и ожирением (в мире — около 30% взрослых людей; в России, по разным данным, от 30 до 54% населения) [1—3]. По прогнозам уже к 2025 г. ожирением будут страдать 40—50% населения планеты. Всемирная организация здравоохранения признала ожирение эпидемией ХХI века.
В настоящее время активно изучается влияние избыточной массы тела на возникновение и течение заболеваний желудочно-кишечного тракта (ЖКТ), в том числе его верхних отделов. Результаты ряда исследований демонстрируют ассоциацию повышенного индекса массы тела (ИМТ) с такими заболеваниями, как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), а также со злокачественными новообразованиями пищевода.
Под ожирением следует понимать хроническое заболевание обмена веществ, проявляющееся избыточным развитием жировой ткани, прогрессирующее при естественном течении и имеющее определенный круг осложнений. При данной патологии содержание жировой ткани в организме превышает 10—15% от массы тела у мужчин и 20—25% у женщин. Большую часть массы клетки жировой ткани — адипоцита — составляет жир в форме триглицеридов, состоящих из глицерина и трех молекул жирных кислот [4]. В настоящее время жировая ткань считается не просто разновидностью соединительной ткани, но и эндокринным органом, так как представляет собой место синтеза веществ, обладающих эндокринным, паракринным и аутокринным действием.
Ожирение прежде всего ассоциировано с метаболическим синдром (МС), который характеризуется увеличением массы висцерального жира, снижением чувствительности периферических тканей к инсулину и гиперинсулинемией [5, 6]. Получены данные, свидетельствующие о сопряженности МС не только с такими заболеваниями органов пищеварения, как стеатоз печени и поджелудочной железы, хронический панкреатит, желчнокаменная болезнь, холестероз желчного пузыря, но и с ГЭРБ. Специалисты обсуждают следующие гипотезы их взаимодействия: МС может сочетаться с заболеваниями ЖКТ; метаболические нарушения могут влиять на функциональное состояние и морфологию органов системы пищеварения; непосредственно ЖКТ принимает участие в формировании дисметаболического статуса [7].
Формируется своеобразный порочный круг: органы пищеварения, способствуя развитию МС, сами становятся органами-мишенями. Существует теория, согласно которой именно прием пищи запускает так называемое «макронутриентиндуцированное воспаление». Стимулируется секреторная активность адипоцитов и в крови повышаются концентрации ИЛ-6, С-реактивного белка и других медиаторов воспаления [8, 9]. По другим данным, в висцеральных адипоцитах при МС происходит интенсивный липолиз, что приводит к выделению большого количества свободных жирных кислот, которые препятствуют связыванию инсулина с гепатоцитами, обусловливая развитие инсулинорезистентности (ИР). В условиях ИР возникает дисфункция эндотелия и нарушается продукция вазоактивных медиаторов, что обусловливает спазм сосудов [10]. Таким образом, наличие МС является основой полиморбидности в гастроэнтерологической практике и характеризуется системными однотипными изменениями органов пищеварения, обусловленными, очевидно, в том числе и микроциркуляторными нарушениями [11].
ГЭРБ, несомненно, самая частая патология пищевода в современном мире. В западной популяции ее распространенность варьирует от 20 до 30% с тенденцией к дальнейшему росту [12]. К предрасполагающим факторам, наряду с курением, применением препаратов, снижающих тонус гладких мышц, злоупотреблением алкоголем, относят и ожирение [13]. Это доказывает ряд исследований, согласно которым избыточная масса тела и ожирение у больных ГЭРБ встречаются чаще, чем у лиц в общей популяции, при этом у мужчин чаще, чем у женщин (43 и 34,9% соответственно) [14]. По данным собственных исследований, среди 630 сотрудников органов внутренних дел, прошедших военно-врачебную комиссию в 2002—2009 гг., ГЭРБ была диагностирована у 256 человек (мужчины, средний возраст 43,8±4,6 года), при этом избыточная масса тела была выявлена в 64,5% случаев. По данным эндоскопии, рефлюкс-эзофагиты встречались чаще именно при ожирении. Эрозивные формы среди лиц с ИМТ>25 кг/м2 встречались чаще по сравнению с неэрозивными (72 и 62% соответственно). Влияние ожирения на ГЭРБ связывают с большей частотой гастроэзофагеального рефлюкса у тучных лиц. У пациентов с ГЭРБ повышенный ИМТ ассоциирован и с большей выраженностью и частотой типичных для данной патологии симптомов, прежде всего изжоги и регургитации, особенно у женщин. Так, изжога и регургитация у больных ГЭРБ с ожирением были выявлены в 10,2 и 22,1% соответственно, по сравнению с 4,4 и 11,4% у больных ГЭРБ с нормальным ИМТ [15—17].
Основные механизмы формирования ГЭРБ при ожирении различные. Это и нарушение моторики пищевода, и замедление опорожнения желудка. Однако основной механизм — перераспределение висцерального жира (абдоминальное ожирение), что приводит к повышению внутрибрюшного давления, нарушению моторики пищевода и опорожнения желудка [18]. Кроме того, у тучных людей чаще наблюдается транзиторное расслабление нижнего пищеводного сфинктера вследствие более частого приема пищи, особенно жирной. При ожирении формируется так называемый гипотензивный нижний пищеводный сфинктер: по мере роста ИМТ давление в нем снижается [19]. По данным 24-часовой рН-метрии при ожирении увеличивается количество рефлюксов, в том числе и с рН<4, особенно в постпрандиальный период [20]. Получены интересные данные, что имеется прямая корреляционная связь между увеличением пищеводно-желудочного градиента давления и объемом талии, то есть именно абдоминальное ожирение ассоциировано с ГЭРБ, а не простое увеличение ИМТ.
Не только повышенный ИМТ, но и прирост массы тела может быть причиной увеличения частоты и продолжительности гастроэзофагеального рефлюкса. Показано, что снижение массы тела приводит к улучшению и значительно уменьшает клинические и эндоскопические проявления ГЭРБ [15, 21]. Многие исследователи отмечают, что связь ожирения и ГЭРБ выражена только у белого населения, а у чернокожих и азиатов отсутствует [15, 22]. Прогрессирование ГЭРБ от катаральных форм до эрозивных в значительной мере определяет наличие МС [23].
Активно изучалась взаимосвязь не только между ожирением и вариантами течения ГЭРБ, но и частотой пищевода Барретта, аденокарциномой пищевода. В настоящее время показано, что люди с ожирением и симптомами рефлюкса имеют более высокий риск пищевода Барретта (ОШ 34,4; 95% ДИ 6,3—188) по сравнению с теми, у кого отмечается только рефлюкс без ожирения (ОШ 9,3; 95% ДИ 1,4—62,2) [24]. Недавнее исследование показало, что брюшной жир является ключевым фактором, связывающим ожирение и пищевод Барретта. Именно окружность талии является фактором риска для последнего независимо от ИМТ. Следует отметить, что после уменьшения окружности талии корреляционная связь между ИМТ и риском пищевода Барретта исчезает. Висцеральный жир (в отличие от подкожного) помимо механического давления оказывает метаболическое воздействие на организм и вырабатываемые им адипоцитокины, в том числе ИЛ-6 и фактор некроза опухоли α, могут играть роль в канцерогенезе [20]. При тяжелой степени ожирения риск возникновения аденокарциномы возрастает, по разным данным, в 3—7 раз.
В отличие от ГЭРБ влияние ожирения на развитие заболеваний желудка и двенадцатиперстной кишки изучено недостаточно. Рядом исследователей была выявлена только пограничная взаимосвязь симптомов диспепсии и ожирения (ОШ 1,1) [25].
В большинстве исследований не выявлено взаимосвязи между повышенным ИМТ и частотой возникновения хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки [26]. Прослеживается взаимосвязь только тяжести течения имеющейся язвенной болезни с ожирением и нарушением липидного и углеводного обмена, обусловленных ИР [27]. Считается, что интенсификация процессов перекисного окисления липидов, гиперкоагуляция и гиперлипидемия, характерные для МС, вместе с повышенной активностью кислотно-пептического фактора и снижением барьерной функции приводят к формированию более тяжелых эрозивно-язвенных поражений верхних отделов ЖКТ [11].
В последнее время обсуждается взаимосвязь наличия хеликобактерной инфекции и ожирения. Данные не однозначны: согласно некоторым исследованиям скорее существует обратная связь между ожирением и наличием хеликобактерной инфекции.
Учитывая имеющиеся данные, можно сделать вывод, что влияние избыточной массы тела на развитие заболеваний органов ЖКТ опосредуется прежде всего через различные механизмы: метаболические, механические, воспалительные, токсические. Несмотря на значительное количество доказательств, подтверждающих важную роль увеличения массы тела в патогенезе ГЭРБ, необходимы дальнейшие исследования для лучшего понимания механизмов, посредством которых ожирение приводит к развитию и прогрессированию ГЭРБ.
Как анализируют состав тела человека
Расчёт индекса массы тела — не единственный и далеко не самый точный способ диагностики ожирения. Существуют специальные приборы, при помощи которых можно провести биоимпедансометрию
, т.е. проанализировать состав тела. В основе этого метода диагностики лежат антропометрические данные человека способность разных типов тканей по-разному проводить электричество.
Суть в том, что прибор может дополнительно оценить ткани, отличить мышечную ткань от жировой, определить скелетно-мышечную массу и массу жидкости в организме. При помощи этого анализа можно точно сказать, насколько справедлива гипотеза о том, что у человека “тяжёлые кости”. Знания состава тела помогают врачам оценить риски развития различных заболеваний.
Симптомы ожирения
Ожирение 1 степени
Умеренное увеличение массы тела, которое легко корригируется соблюдением диеты и физическими упражнениями.
Ожирение 2 степени
Избыток массы тела проявляется выраженными жировыми отложениями, иногда по типу кожных складок.
Появляется одышка при физической нагрузке, возможны боли в суставах и пояснице, головные боли из-за повышенного артериального давления и пр.
Именно на этой стадии заболевания наиболее эффективны существующие методы консервативного лечения ожирения (диета, физические упражнения, лекарственные средства). Если их не применить, становится возможным дальнейшее прогрессирование заболевания.
Ожирение 3 степени
Избыток массы тела крайне выражен и проявляется значительными жировыми отложениями по типу «кожных фартуков» на животе и бедрах, присоединяются воспалительные изменения кожи.
Беспокоят одышка при малейшей физической нагрузке и даже в покое, отеки конечностей, головные боли и пр.
Работоспособность резко снижена, больные зачастую с трудом обслуживают себя в быту.
На этой стадии заболевания консервативное лечение малоэффективно и методом выбора является хирургическая операция.
Кто диагностирует ожирение
Человек может следить за массой своего тела самостоятельно, в том числе, периодически рассчитывая индекс массы тела и сопоставляя его с установленными ВОЗ пороговыми значениями. Однако диагноз “ожирение” может поставить только врач. Как правило, терапевт.
При наличии подозрений на развитие заболеваний, спровоцированных ожирением, врач-терапевт может выписать пациенту направления на консультации к другим врачам. Это необходимо, чтобы уточнить диагноз и назначить лечение. Ожирение тоже можно лечить при помощи медикаментозной терапии, но решение о её назначении может принять только врач, если есть необходимые медицинские показания.
Когда нужно идти к диетологу и как выбрать хорошего Инструкция «Медузы»
Данное сообщение (материал) создано и (или) распространено иностранным средством массовой информации, выполняющим функции иностранного агента, и (или) российским юридическим лицом, выполняющим функции иностранного агента.
Подпишите петицию с требованием отменить закон об иноагентах!
В российской диетологии много тех, кто не знает о достижениях мировой науки, не соблюдает этические правила и тем самым вредит пациентам. Мы попросили диетолога Елену Мотову рассказать, когда необходимо обращаться к такому врачу и на что обращать внимание при его поиске.
Не ждите чуда
От диетолога не стоит ждать чудес: его задача — помочь вам изменить пищевое поведение на долгой дистанции, что потребует от вас мотивации и определенной работы. Это марафон, а не стометровка.
Возьмем для примера ситуацию, когда нужно снизить вес по медицинским показаниям.
Постепенный на протяжении нескольких лет стабильный набор веса означает, что человек регулярно переедает. Это может происходить по разным причинам, и задача диетолога — выявить те факторы, которые приводят к перееданию, а также отследить с пациентом, в каких ситуациях это происходит. Перестройка питания и пищевых привычек требует времени и некоторого вектора, последовательных, постепенных изменений, новых навыков, чтобы все это не было брошено и забыто после первой же неудачи. Например, после эпизода переедания.
Надо очень четко понимать, что вес можно снизить абсолютно любым способом, если создать хотя бы на несколько месяцев ситуацию, при которой калорий тратится больше, чем потребляется. После того, как такая диета заканчивается и человек возвращается к обычному пищевому поведению, вес тоже постепенно возвращается. Простые решения не работают там, где проблемы копились годами и десятилетиями. Кроме того, изменение пищевого поведения требует разнообразных ресурсов: от времени и денег до социального одобрения. Это делает его достаточно сложной задачей. Чудес тут, увы, не бывает.
При этом широко распространена идея, что нет необходимости в комплексной работе с пищевым поведением. Якобы достаточно выдать пациенту сбалансированное по КБЖУ среднестатистическое меню и все само собой наладится. Схоже были устроены и советские номерные столы: там просто перечислялось то, что можно и что нельзя есть.
В реальности ограниченность и узость готового меню не позволяют принимать самостоятельные решения по поводу выбора продуктов и питания, понимать логику построения рациона и распределения пищевых групп, улавливать сигналы голода и насыщения, свободно чувствовать себя в социальных ситуациях, когда человек ест в гостях или в кафе с друзьями. То есть такой подход не учитывает индивидуальные особенности и не позволяет достичь гибкого, но при этом осознанного пищевого поведения.
Подумайте еще раз, точно ли вам нужно к диетологу
Низкий или высокий вес, недовольство своим телом, избыточная озабоченность весом или правильностью питания, жесткие ограничения в питании или, напротив, рацион в основном из продуктов глубокой переработки, хаотичное и несбалансированное питание, хроническое переедание, тревога и страхи по поводу еды могут быть поводом самостоятельно проконсультироваться с диетологом.
При этом в идеале к диетологу должны направлять другие врачи. Если есть жалобы, связанные с физическим состоянием, в том числе на набор веса, лучше начать с грамотного терапевта. Если жалобы связаны с работой желудочно-кишечного тракта, то с гастроэнтеролога. Если есть проблемы с пищевым поведением, то с клинического психолога, психотерапевта или психиатра, который занимается расстройствами пищевого поведения (РПП; речь о нервной анорексии, булимии и некоторых других расстройствах). Диетолог крайне редко работает с пациентом один — обычно вместе с другими специалистами, и это совершенно оправданно.
Когда есть основания заподозрить РПП
Мой близкий человек слишком много ест. Или не ест совсем. В общем, у него явно проблемы с едой. Как помочь? Инструкция «Медузы»
9 месяцев назад
Когда есть основания заподозрить РПП
Мой близкий человек слишком много ест. Или не ест совсем. В общем, у него явно проблемы с едой. Как помочь? Инструкция «Медузы»
9 месяцев назад
Пациенты (а порой и люди с медицинским образованием) часто уверены, что какими-то особенными ограничениями в питании можно вылечить любые болезни. К сожалению, это не так. При подавляющем большинстве хронических заболеваний рекомендуется полноценное, адекватное, разнообразное питание и медикаментозная терапия. Народные, натуропатические и прочие авторские «диеты исключения» ничего не лечат.
При этом диетолог действительно может помочь, если есть какие-то хронические заболевания и состояния. Например, подагра, мочекаменная болезнь, преддиабет, сахарный диабет 2-го типа, ожирение, метаболический синдром, артериальная гипертензия, атеросклероз, целиакия, синдром раздраженного кишечника, пищевые дефициты при разных заболеваниях, нарушения пищевого поведения и др.
Как и назначение лекарств, исключение продуктов и пищевых групп из рациона должно осуществляться по показаниям и быть обоснованным. Если у человека целиакия, ему на всю оставшуюся жизнь назначают безглютеновую диету. И ему потребуется много времени и сил на обучение, выбор продуктов, контроль питания.
Попробуйте найти хорошего диетолога через других врачей
Чтобы найти хорошего диетолога, лучше всего спросить других квалифицированных врачей, которым вы доверяете. Или можно искать диетолога в общетерапевтической клинике, где придерживаются принципов доказательной медицины.
К сожалению, спрашивать друзей не самый хороший вариант: пациент редко может оценить профессиональные качества врача. Если речь о краткосрочных результатах, то быстрое снижение веса разными нефизиологичными способами вовсе не означает, что этот эффект навсегда, обычно наоборот.
Я сама веду профессиональный блог (это неизбежно, если пишешь книги), но не советовала бы искать врача, в том числе и диетолога, ориентируясь на телевизор или соцсети. Да, проблемы с качеством медицинской помощи в нашей стране и общий кризис доверия к специалистам стимулируют создание медицинских блогов. Но многие из тех врачей, к которым я направляю пациентов, блоги не ведут. Далеко не все блогеры, которые называют себя приверженцами доказательной медицины (и громят в соцсетях шарлатанов и мракобесов, потому что это привлекает максимальный трафик), знают и применяют в своей практике международные клинические рекомендации по диагностике и лечению заболеваний.
На мой взгляд, неплохую инструкцию по выбору врача терапевтического профиля дал Питер Аттия. Диетолог совершенно точно должен уметь мотивировать и поддерживать пациента, иметь хорошую теоретическую и клиническую подготовку и постоянно обновлять свои знания.
Узнайте об образовании диетолога
В реальности в соцсетях полно «диетологов» после разнообразных онлайн-курсов. Эти люди не несут никакой ответственности за свои рекомендации и не имеют права назначать обследование и тем более лечение (диетотерапия — это тоже лечение). Также множество людей предлагает через соцсети лечение расстройств пищевого поведения. И это действительно страшно.
Настоящий диетолог — это врач и только врач. То есть нужно получить высшее медицинское образование по специальности «педиатрия» или «лечебное дело» (шесть лет), затем еще два года проучиться в клинической ординатуре, где теоретическое обучение сочетается с работой врачом под руководством старших коллег. Ординатура может быть непосредственно по диетологии, а может быть по другой специальности, но тогда после нее нужно будет проходить профессиональную переподготовку по диетологии (опять очно и на базе медицинского вуза) с сертификационным экзаменом и получением сертификата специалиста — врача-диетолога. То есть обучение занимает не меньше восьми лет.
Но даже этого может оказаться совершенно недостаточно, чтобы чувствовать себя грамотным специалистом. Во многом российские руководства и учебники не соответствуют международному медицинскому консенсусу, опираются на устаревшие или неверные представления о диетотерапии. Но чтобы понять это, необходимо выучить английский, прочитать на нем учебники, пройти разнообразные профессиональные курсы, подписаться на авторитетную базу медицинских знаний UpToDate, общаться и обмениваться опытом с зарубежными коллегами. Как и любому другому врачу, диетологу нужно учиться и читать профессиональную литературу каждый день, иначе он деградирует.
Не идите к нутрициологу, если у вас есть проблемы медицинского характера
Нутрициологов в России готовят онлайн за 256 часов в гуманитарном вузе. Такие курсы может пройти любой человек, и они дают право «вести профессиональную деятельность в сфере нутрициологии». Есть и более короткие варианты — всех желающих обучают за 30 академических часов. Поэтому обращаться к нутрициологу, если вы хотите не просто «улучшить режим питания», а у вас есть проблемы медицинского характера (от ожирения до подагры), не стоит.
Проблема со множеством курсов и программ, которые выпускают разного рода немедицинских специалистов по питанию, существует не только в нашей стране. Вот, например, рассказ канадского холистического нутрициолога Денби Ройял о том, чему на этих курсах учили ее. На сайте Национальной службы здравоохранения Великобритании пишут, что название профессии «нутрициолог» в отличие от «диетолога» не регулируется законом, поэтому так себя может именовать кто угодно.
Чтобы найти нутрициолога с надлежащей квалификацией (образование по специальности не ниже бакалавриата, профессиональная аккредитация), в Великобритании рекомендуется обращаться в официальные профессиональные организации. В них специально подчеркивается, что нутрициолог не медицинская специальность. Четко оговорены законные сферы деятельности и границы профессиональных компетенций нутрициолога.
Обратите внимание на настораживающие признаки
Идеально было бы, если бы в России существовали этический кодекс и руководство по надлежащей клинической практике, которых необходимо придерживаться, если ты являешься частью организованного профессионального сообщества. В таком случае само это сообщество гарантировало бы, что диетолог придерживается правил и стандартов. Проблема в том, что в России такого кодекса нет. Между тем даже при ведении профессионального блога врач тоже должен соблюдать медицинскую этику.
Согласно различным национальным и международным этическими кодексам, диетолог не должен:
- ставить несуществующие диагнозы (синдром дырявого кишечника, хронический кандидоз, нарушение гормонального фона, инсулинорезистентность, бессимптомная интоксикация тяжелыми металлами вместе с паразитозом);
- рекомендовать ударные программы снижения веса, очень низкокалорийные диеты и голодание. Разумная скорость снижения веса по медицинским показаниям — это полкилограмма-килограмм в неделю. Более того, цели по снижению массы тела для каждого пациента должны быть индивидуальными;
- продавать авторские программы снижения веса;
- гарантировать похудение;
- размещать в своих соцсетях и на сайтах фотографии пациентов «до» и «после»;
- заниматься бодишеймингом и клеймить людей с нестандартными параметрами;
- проводить марафоны и любые другие массовые программы по снижению веса;
У людей, которые недовольны своим телом, весом и фигурой, чаще, чем в общей популяции, встречаются нарушения пищевого поведения. И любые проекты, направленные на снижение веса, могут в долговременной перспективе значительно ухудшить их состояние. Врач-диетолог должен быть обучен диагностике и лечению РПП. В массовых программах по снижению веса можно не заметить таких пациентов. При этом некоторые групповые методы работы с пациентами вполне применимы в медицине и диетологии (вспомним хотя бы школы для пациентов с сахарным диабетом 2-го типа).
- предлагать людям с нормальным весом его «косметическую коррекцию».
- рекламировать лекарственные препараты;
- советовать принимать пищевые добавки;
- прямо или косвенно участвовать в их продаже;
- рекламировать продукты глубокой переработки;
- в блоге давать рекомендации конкретному человеку. Диетолог не профессиональный ясновидящий, чтобы по фотографии и двум-трем предложениям сформировать обоснованное мнение о состоянии здоровья человека и предложить лечение;
- давать ненаучные советы вроде «бананы в виде смузи повышают сахар в крови и приводят к диабету», «пейте чистую воду из расчета 30 мл/кг», «просто перестаньте переедать».
Как понять, что совет ненаучный
- Как искать качественную медицинскую информацию во время пандемии — и после нее Инструкция «Медузы»
- СМИ постоянно пишут о прорывах в лечении ковида, рака и других заболеваний. Как понять, чему из этого верить? Инструкция «Медузы»
Работайте над пищевым поведением вместе с диетологом
Возьмем для примера ситуацию, когда человеку поставили диагноз «сахарный диабет 2-го типа». В этом случае одна из важнейших частей лечения — диетотерапия (medical nutrition therapy). Диетолог на базе вкусов и предпочтений человека составляет индивидуальный план питания, который позволяет как можно лучше контролировать заболевание (в частности, уровень глюкозы крови и липидный обмен). Параллельно пациент обучается решать конкретные задачи по:
- подсчету количества и распределению углеводов
- режиму питания
- калорийности рациона
- профилактике переедания
- разнообразию и осознанности в питании
Диетолог поэтапно дает массу конкретных практических советов о приготовлении еды, выборе продуктов, расширении рациона. Общие советы («ешьте больше рыбы») совершенно бесполезны, если человек не представляет, какую рыбу покупать и что с ней делать. И сколько это — больше.
При необходимости диетолог корректирует и другие стороны образа жизни. Поэтому клинические руководства рекомендуют, например, при сахарном диабете 2-го типа серию из трех-шести консультаций с диетологом продолжительностью от 45 до 90 минут. В идеале серию встреч следует начинать сразу и завершить в течение шести месяцев. Это минимум, необходимость дальнейших консультаций определяется индивидуально.
О диабете
Половина людей с диабетом не знают о диагнозе, сладкое не запрещено, а инсулин делают бактерии И еще 63 факта о диабете
2 года назад
О диабете
Половина людей с диабетом не знают о диагнозе, сладкое не запрещено, а инсулин делают бактерии И еще 63 факта о диабете
2 года назад
Диетолог может направить к другим специалистам или рекомендовать пройти дополнительные инструментальные и лабораторные исследования (обычно не очень много, это не должны быть все гормоны или витамины в прайс-листе лаборатории или тест на пищевую непереносимость всех продуктов с IgG4). Врач должен объяснить, зачем он это назначает.
Можно и нужно ожидать подробного расспроса о наследственности, особенностях образа жизни, питании и пищевом поведении. Врач измерит различные антропометрические параметры (с разрешения пациента, без комментариев) и вычислит индекс массы тела. Диетолог может использовать различные опросники, в том числе для скрининга РПП, тревожного и депрессивного расстройств. Он может предлагать изучение этикеток продуктов и инструменты для подсчета КБЖУ.
Совершенно нормально, когда диетолог дает задания (в том числе и письменные), которые помогают отслеживать сигналы голода и сытости, формировать более осознанное пищевое поведение. Также он предложит вести пищевой дневник, выделяя некоторые важные для лечения параметры. Это хороший метод диагностики проблем с питанием, поэтому пищевой дневник в удобной для вас форме можно начать вести, собираясь на прием.
Важно, что ваша тарелка с едой — вне категорий морали и нравственности. Пациентам часто неловко говорить о своем питании, они боятся осуждения. Разговор о пищевых привычках, собственном теле и весе кажется трудным, болезненным и слишком интимным. Но врач всегда должен быть на вашей стороне.
Мы не сдаемся Потому что вы с нами
«Медуза», я с тобой
Елена Мотова, врач-диетолог, автор книги «Еда для радости. Записки диетолога» и блога о доказательной медицине
Кто лечит последствия ожирения
Ожирение
— это комплексное заболевание, которое может способствовать развитию других заболеваний. Поэтому пациенту с диагнозом “ожирение” может понадобиться консультация или помощь других специалистов.
Врач-эндокринолог
поможет выявить эндокринные причины ожирения. Для этого пациенту необходимо будет пройти исследование на определение уровня глюкозы и ряда гормонов в плазме крови, пероральный тест на толерантность к глюкозе сдать другие рекомендуемые анализы. Если врач обнаружит у пациента эндокринное заболевание, он назначит необходимое медикаментозное лечение.
Избыточный вес у женщин может спровоцировать проблемы с беременностью и развитие поликистоза яичников. Определить это должен врач-акушер-гинеколог
во время осмотра. Поликистоз яичников можно лечить медикаментозно или при помощи хирургического вмешательства. Для эффективного лечения необходимо принять меры по нормализации веса пациентки. Рекомендации по снижению веса даёт врач.
От избыточного веса страдает и сердечно-сосудистая система. Люди с ожирением рискуют “заработать” гипертонию, атеросклероз, ишемическую болезнь сердца и другие опасные заболевания. Для диагностики и лечения врач-терапевт направляет пациента к врачу-кардиологу
.
Если врач-терапевт подозревает наличие у пациента с ожирением проблем в работе желудочно-кишечного тракта, он направляет пациента к врачу
—
гастроэнтерологу
. Подтвердить или опровергнуть гипотезу можно в процессе диагностики.
У мужчины с ожирением может наблюдаться снижение половой функции. Решить эту проблему поможет уролог
. Он назначит лечение по результатам диагностики, однако для восстановления половой функции пациенту придётся поработать над нормализацией своего веса.
Иногда избыточный вес может стать следствием психосоматических расстройств. Обнаружить и устранить причину этих расстройств помогает врач-невролог
или
психиатр
. К нему на приём пациента также направляет врач-терапевт. Для лечения депрессии пациенту могут выписать антидепрессанты.
Лишний вес может стать причиной нарушения статики движения, у человека может развиваться остеохондроз, происходить деформация суставов, возникать боли в конечностях. Решать эти проблемы помогает врач-травматолог-ортопед
.
В некоторых случаях пациенту с диагнозом “ожирение” нужно посетить сразу нескольких врачей, чтобы сформировать комплекс лечебных мероприятий. Туда войдут рекомендации по физической нагрузке, корректировке питания и применению политаргетных препаратов. В ряде медицинских учреждений для пациентов с ожирением проводят групповые занятия по борьбе с избыточным весом.
Отделение ожирения и патологии метаболизма
! СНИЖАЕМ РИСКИ ИЗБЫТОЧНОГО ВЕСА
В ФГБУ «НМИЦ эндокринологии» Минздрава России мы не только снижаем вес, но и сохраняем полученный результат!
Избыточный вес — это проблема не только и не столько эстетическая, сколько медицинская. Вчера Вы «не влезли» в любимую одежду, а через какое-то время появилась одышка… Если Вы понимаете, что лишний вес становится опасным для вашего здоровья, то приходите к нам, в Эндокринологический научный центр. С помощью современных методов диагностики специалисты нашего Центра найдут причины появления лишнего веса, пути избавления от него, помогут плавно изменить Ваш образ жизни и укрепить здоровье.
В нашем Центре разработано несколько специальных лечебно-диагностических программ для тех, кто хочет похудеть и сохранить достигнутый результат надолго. Эти программы созданы совместными усилиями различных специалистов – эндокринологов и кардиологов, гинекологов и андрологов, диетологов и психологов и обращены к широкому кругу пациентов: к женщинам и мужчинам, молодым и пожилым, мечтающим о материнстве и отцовстве, к тем, кто успел перепробовать не одну многообещающую диету, «чудодейственные» пищевые добавки и курсы лечения, или стоит в самом начале этого пути.
В ФГБУ «НМИЦ эндокринологии» Минздрава России используются самые современные методы обследования пациентов:
- оценка гормонального статуса для определения эндокринных причин ожирения (заболевания щитовидной железы, надпочечников, редкие заболевания поджелудочной железы);
- полное лабораторное и инструментальное обследование для оценки выраженности осложнений ожирения;
- непрямая калориметрия (определение основного обмена);
- биоимпедансометрия (диагностика состава тела);
- расчет суточной калорийности рациона с последующей консультацией диетолога;
- разработка упражнений для похудения с участием врача ЛФК;
- при наличии сахарного диабета 2-го типа, сердечно-сосудистых заболеваний и других осложнений ожирения проводится их диагностика и лечение
ШКОЛА ДЛЯ ПАЦИЕНТОВ, СТРАДАЮЩИХ ОЖИРЕНИЕМ С 1998 г. на базе отдела работает Школа для пациентов, страдающих ожирением
В течение 2 дней проводится обучение правильному питанию и составляется индивидуальная программа по снижению веса и лечению сопутствующих заболеваний.
Программа включает:
— групповое обучение принципам и навыкам рационального питания с разработкой индивидуального рациона питания с учетом выявленных обменных нарушений
— сопровождение эндокринолога
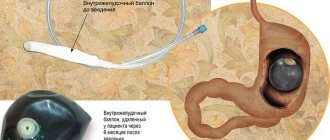
Хирургия ожирения и метаболических нарушений В нашем Центре создано подразделение хирургии ожирения и метаболических нарушений. Хирургическое лечение ожирения позволяет вернуть пациента к нормальной жизни и уменьшить риск развития серьезных осложнений, сахарного диабета, сердечных и легочных заболеваний. В нашем Центре пациентам с тяжелыми формами ожирения могут быть предложены как обучающие программы по снижению избыточной массы тела, методы диетотерапии, так и современные эндоскопические и хирургические методы лечения:
• установка внутрижелудочного баллона;
• продольная (рукавная) резекция желудка;
• гастрошунтирование.
Хирургические операции применяются в тех случаях, когда консервативное лечение неэффективно. Эти операции различаются по степени риска и сложности. Благодаря возможностям современной хирургии многие пациенты избавились от лишнего веса и перешли в принципиально иное качество жизни. Бариатрическая хирургия — это не только хирургическое лечение ожирения, но и высокоэффективный способ лечения сахарного диабета 2 типа. В нашем арсенале имеются операции, которые, в ряде случаев, могут избавить пациентов от необходимости приема сахароснижающих препаратов и инсулина в послеоперационном периоде или значительно уменьшат их дозы, а также улучшат качество жизни. Для проведения операции существуют строгие общие показания, поэтому в своей работе мы применяем только персонализированный подход, стремимся всегда найти правильное и индивидуально решение проблемы.
Как питаться при ожирении
Для лечения и профилактики ожирения врачи рекомендуют переходить на здоровое питание. Это будет полезно всем, даже людям с нормальным весом.
Врачи и диетологи рекомендуют принимать еду маленькими порциями, но чаще. Оптимальным будет питаться 4-5 раз в день, не допуская переедания. Рацион должен быть сбалансированным и разнообразным, обязательно нужно стараться есть свежие фрукты и овощи круглый год, а не только в сезон. Полезно будет перейти на продукты из цельного зерна. Жирное мясо лучше заменить на мясо птицы, в редких случаях допускается употребление постного мяса, а вот о мясных и колбасных изделиях придётся забыть. Молоко и молочные продукты употреблять можно, но предпочтение нужно отдавать нежирным. Растительные масла будут полезны, но в умеренных количествах. То же касается рыбы, орехов и бобовых, рекомендуется включать их в рацион хотя бы 1-2 раза в неделю. Готовить лучше на пару, избегая обжаривания.
Пищу нужно тщательно пережёвывать и уделять на приём пищи достаточно времени. Последний приём пищи должен быть лёгким, лучше ограничиться стаканом кефира или фруктами. Есть непосредственно перед сном нельзя, это снова заставит организм работать и не даст ему возможность подготовиться к отдыху. На “разгрузку” перед сном нужно оставить хотя бы пару часов.
Физическая нагрузка при избыточном весе
Физическая нагрузка — один из методов борьбы с лишним весом. Согласно рекомендациям ВОЗ, людям, которые хотят избавиться от лишнего веса, нужно больше двигаться. Физическая активность должна быть регулярной, в совокупности не менее 2,5 часов в неделю
. Но важен не только объём тренировок, но и энергетический баланс. Золотое правило: “Тратить нужно больше, чем получать”. Простая математика. Пища обеспечивает человека энергией, которую он должен потратить, чтобы не заработать ещё пару лишних килограмм. Наиболее полезными считаются аэробные виды физической активности: плавание, танцы, скандинавская ходьба и т.п.
Рекомендуемую пациенту нагрузку должен определить врач. Она во многом будет зависеть от состояния организма и наличия сопутствующих заболеваний. Поэтому прежде чем выбирать режим физической нагрузки, нужно проконсультироваться с лечащим врачом.